Статистика смертності внаслідок цукрового діабету (ЦД) є невтішною. Дані Європейських країн свідчать, що серед осіб віком <60 років вона становить 31%, тобто кожен 3-й пацієнт з цієї групи відноситься до групи підвищеного ризику. В Україні цей показник є ще вищим і становить 59%. Відомо, що навіть короткий період гіперглікемії чинить негативний вплив на збільшення ризику розвитку мікро- та макроваскулярних ускладнень, саме тому вкрай важливо досягнення компенсації ЦД (рис. 1). Рівень компенсації є запорукою виживання пацієнтів із ЦД.

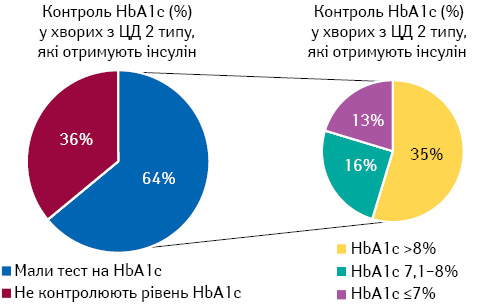
На сьогодні наявний прогрес у досягненні контролю рівня HbA1c серед хворих на ЦД 2-го типу, які отримують інсулін. За останніми даними, 64% пацієнтів із ЦД 2-го типу досягли контролю HbA1c, з яких 13% мали рівень HbA1c ≤7%, а 15% — 7,1–8% (рис. 2). Однак ці дані є недостатніми, адже декомпенсованими залишається 87% пацієнтів із ЦД 2-го типу.
Для досягнення компенсації ЦД необхідно вирішити фактори, які чинять негативний вплив на досягнення глікемічних цілей:
- несвоєчасна інтенсифікація лікування;
- недостатня кількість ресурсів самоконтролю (тест смужки, голки, щоденник самоконтролю);
- недостатня титрація через страх гіпоглікемії;
- складні режими терапії, пропуск ін’єкцій;
- поганий контроль постпрандіальної глікемії.
Первинною умовою ефективного лікування ЦД є визначення глікемічних цілей (табл. 1, 2).
Таблиця 1. Глікемічні цілі терапії ЦД 2-го типу, за даними Американської діабетичної асоціації (American Diabetes Association — ADA) 2020 р.
| Індивідуалізовані цілі терапії ЦД 2-го типу | |
|---|---|
| Цільовій рівень HbA1c, % | Категорія пацієнтів |
| <7 | Для більшості не вагітних дорослих пацієнтів |
| <6,5 | Може бути прийнятим після оцінки стану пацієнта та його побажань тільки за умови, якщо можливо досягти цільового рівня без ризику розвитку суттєвих гіпоглікемій або інших побічних ефектів терапії |
| <8 | Рекомендовано для пацієнтів із:
|
Таблиця 2. Рекомендації по глікемічним цілям для пацієнтів із ЦД 2-го типу, за даними ADA 2020 р.
| Глікемічні цілі | |
|---|---|
| Показник | Критерій |
| HbA1c | <7,0%* |
| Глюкоза плазми крові натще | 4,4–7,2 ммоль/л* |
| Постпрандіальна глікемія (ППГ) | <10 ммоль/л* |
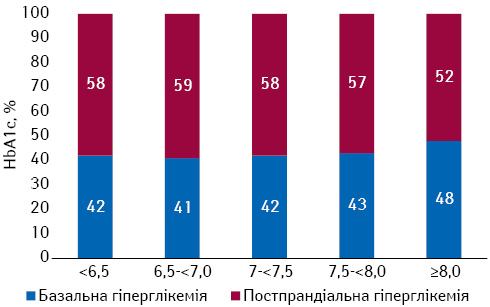
Дуже важливим моментом в терапії тяжких пацієнтів із ЦД 2-го типу, які мають рівень HbA1c >8%, є корекція саме ППГ. Адже ППГ є основною перешкодою для досягнення контролю глікемії для пацієнтів, які вже отримують базальний інсулін (рис. 3). Світові дані демонструють, що близько 50–70% пацієнтів із ЦД 2-го типу, які знаходяться на базальній інсулінотерапії, не досягають цільового рівня HbA1c <7,0% після першого року лікування внаслідок неадекватного контролю ППГ.
Хронічна гіперглікемія з прогресуванням ЦД 2-го типу вимагає інтенсифікації антигіперглікемічної терапії (АГГТ) із застосуванням комбінації декількох препаратів. Згідно з міжнародними рекомендаціями у виборі раціональної комбінованої АГГТ пріоритетними є її ефективність і мінімізація небажаних явищ — гіпоглікемії та підвищення маси тіла. Алгоритм підбору АГГТ полягає у п’яти кроках досягнення цільового рівня HbA1c: починаючи від одного таблетованого/ін’єкційного препарату, і по мірі відсутності досягнення компенсації ЦД, додаючи інші антигіперглікемічні препарати (АГГП), включно з базальним інсуліном. Останній крок алгоритму полягає у інтенсифікації інсулінотерапії.
Можливі режими інтенсифікації гіпоглікемічної терапії: базал плюс, базал болюс, премікс, фіксована комбінація базального інсуліну та агоніста рецепторів глюкагоноподібного пептиду (арГПП)-1.
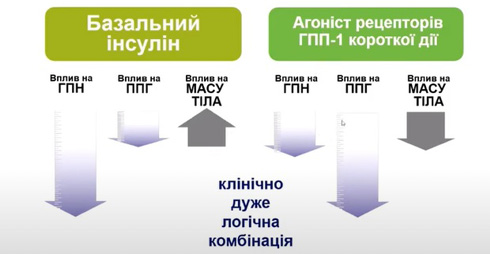
Обмеження в існуючих режимах інтенсифікації терапії ЦД полягає у наявності побічних ефектів, таких як ризики розвитку гіпоглікемії та набору маси тіла, складний режим інсулінотерапії, погана прихильність до лікування та збільшення часових витрат лікаря. Тому існує потреба у нових альтернативних стратегіях інсулінотерапії, які є більш ефективними для здійснення контролю рівня HbA1c. Комбінація базального інсуліну (інсулін гларгін 100 Од./мл) та арГПП-1 (ліксисенатид) є найбільш ефективним та безпечним режимом інтенсифікації терапії пацієнтів з ЦД 2-го типу. Особливостями ліксисенатиду є те, що препарат діє переважно саме на ППГ, потенціює глюкозозалежну секрецію інсуліну β-клітинами, пригнічує секрецію глюкагона α-клітинами підшлункової залози та зберігає в ізольованих острівцях функцію β-клітин, попереджаючи їх апоптоз. Окрім того, ліксисенатид впливає на масу тіла за рахунок того, що уповільнює випорожнення шлунку. Таким чином, комбінація арГПП-1 короткої дії (ліксисенатид) з базальним інсуліном (інсулін гларгін 100 Од./мл) впливає на рівень глюкози плазми крові натще (ГПН), ППГ та зменшує масу тіла тіла, що, відповідно, дає кращу прихильність пацієнтів до терапії (рис. 4).
У дослідженні 3 фази LixiLan-L оцінювали ефективність та безпеку застосування фіксованої комбінації базального інсуліну (інсулін гларгін 100 Од./мл) та арГПП-1 (ліксисенатид) на додаток до пероральних АГГП, порівняно з монотерапією інсулін гларгін-100. У дослідження приймали участь некомпенсовані пацієнти з ЦД 2-го типу, які знаходилися на базальному інсуліні протягом >6 міс у стабільній дозі (15–40 Од./день) ± приймали АГГП та мали рівні HbA1c ≥7,5–10%, ГПН ≤10–11 ммоль/л. Пацієнти рандомізовані на дві групи: 1-ша отримувала монотерапію базальним інсуліном (гларгін 100 Од./мл), 2-га — фіксовану комбінацію базального інсуліну з арГПП-1 (табл. 3).
Таблиця 3. Характеристика пацієнтів у дослідженні LixiLan-L
| Характеристика пацієнтів | ||
|---|---|---|
| LixiLan-L | Некомпенсовані пацієнти з ЦД 2-го типу на базальному інсуліні | |
| Фіксована комбінація інсулін гларгін-100 + ліксисенатид (n=367) | Монотерапія інсулін гларгін-100 (n=369) | |
| Середній вік, років | 59,6 (9,4) | 60,3 (8,7) |
| Чоловіки, % | 45,0 | 48,5 |
| Середній індекс маси тіла, кг/м2 | 31,4 | 31,5 |
| Середній HbA1c, % | 8,2 (0,6) | 8,2 (0,7) |
| Середня тривалість ЦД, роки | 12,0 (6,6) | 12,1 (6,9) |
У результатах дослідження продемонстровано, що фіксована комбінація базального інсуліну (гларгін-100) з арГПП-1 (ліксисенатид) дає:
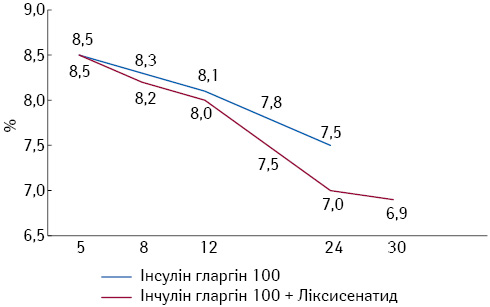
- більше зниження рівня HbA1c порівняно з монотерапією інсуліном гларгіном-100 (рис. 5);
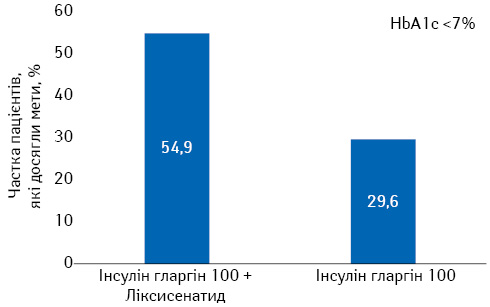
- на 45% більше пацієнтів досягли цільового рівня HbA1c у групі фіксованої комбінації базального інсуліну (інсулін гларгін-100) з арГПП-1 (ліксисенатид) порівняно з групою монотерапії інсуліном гларгін-100 (рис. 6);
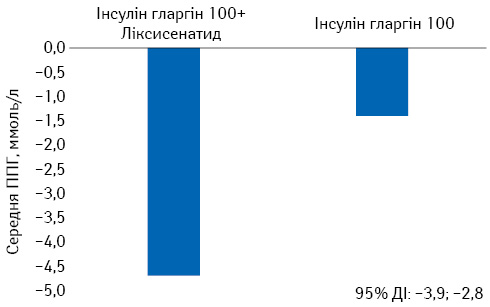
- у пацієнтів наявний кращий контроль ППГ та ГПН (рис. 7).
Що стосується питання безпеки призначеної терапії, то фіксована комбінація базального інсуліну та арГПП-1 продемонструвала рідші епізоди гіпоглікемії на 40,6%. Тобто більша кількість пацієнтів досягла цілей компенсації без ризику розвитку гіпоглікемічного стану порівняно з мототерапією інсулін гларгін-100.
Таким чином:
- пацієнти з ЦД 2-го типу, які некомпенсовані на фоні терапії базальним інсуліном разом із АГГП, є кандидатами для інтенсифікації АГГТ за допомогою прандіального інсуліну або фіксованої комбінації базального інсуліну та арГПП-1;
- корекція ППГ + ГПН за допомогою комбінації базального інсуліну (інсулін гларгін-100) та арГПП-1 (ліксисенатид), на відміну від інсуліну короткої дії, має достовірні переваги щодо покращення глікемічного контролю без ризику набору маси тіла і розвитку гіпоглікемічних станів.





