Множинна мієлома (ММ) належить до парапротеїнемічних гемобластозів (наказ Міністерства охорони здоров’я України від 17.07.1996 р. № 214 «Про заходи щодо поліпшення організації та підвищення якості гематологічної допомоги населенню України»).
Діагноз ММ встановлюють на основі морфологічної верифікації патологічного процесу (аспірації кісткового мозку) і виявлення парапротеїнів у сироватці крові та сечі у закладах спеціалізованої допомоги або підрозділах закладів охорони здоров’я (ЗОЗ), в яких здійснюють спеціальне протипухлинне лікування (далі — заклади спеціалізованої допомоги). Перед початком спеціального лікування проводять обстеження з метою встановлення типу ММ, стадії захворювання, групи ризику, показань до проведення того чи іншого виду терапії. У разі прогресування захворювання, коли відсутні показання до продовження спеціального лікування, пацієнти потребують адекватного знеболення, згідно з уніфікованим клінічним протоколом паліативної медичної допомоги при хронічному больовому синдромі, інших заходів із паліативної допомоги, а також симптоматичного лікування.
Діагностика множинної мієломи
Діагностика ММ полягає у підтвердженні сукупності клініко-гематологічних ознак:
- плазмоклітинної інфільтрації кісткового мозку;
- ураження кісток;
- позакісткового розповсюдження пухлини;
- секреції моноклонального протеїну.
Обов’язковим є визначення стадії захворювання та групи ризику.
Перед початком спеціального лікування необхідно обстежити пацієнта з метою оцінки протипоказань до застосування спеціального лікування. Перед початком спеціального лікування слід визначити прогностичні фактори з метою виявлення приналежності пацієнта до групи ризику (див. табл. 1–5).
| Стадія | Показник |
| I | β2-Мікроглобулін <3,5 мг/л та альбумін у сироватці крові >3,5 г/дл |
| II | β2-Мікроглобулін <3,5 мг/л та альбумін у сироватці крові >3,5 г/дл або β2-мікроглобулін 3,5–5,5 мг/л |
| III | β2-Мікроглобулін >5,5 мг/л |
| Показник | Стадія I: усі критерії відповідають | Стадія II: ≥1 критеріїв відповідають | Стадія III: ≥1 критеріїв відповідають |
|---|---|---|---|
| Гемоглобін | >10 г/дл | 8,5–10 г/дл | <85 г/л |
| Кальцій | <3,0 ммоль/л | <3,0 ммоль/л | >3,0 ммоль/л |
| М-протеїнIgA
IgG Легкі ланцюги в сечі (білок Бен-Джонса) |
<30 г/л
<50 г/л <4 г/добу |
30–50 г/л
50–70 г/л 4–12 г/добу |
>50 г/л
>70 г/л 12 г/добу |
| Рентгенографія кісток | Норма | Ураження трьох зон | |
| Субкласифікація | Стадія АСтадія Б | Креатинін у сироватці крові <200 ммоль/лКреатинін у сироватці крові ≥200 ммоль/л |
для встановлення прогнозу захворювання
| Високий ризик(несприятливий прогноз),становить 25% усіх випадків ММ | Проміжний ризик (та всі інші аномалії) |
Стандартний ризик (сприятливий прогноз), становить 75% усіх випадків ММ |
|---|---|---|
| del 17pdel 1p
t (4;14) t (14;16) |
del 13qГіпоплоїдні аномалії | t (11; 14)t (6;14)
5q-ампліфікація Гіперплоїдні аномаліїі |
| Індекс Карновського | Активність, % | Шкала ECOG — ВООЗ | Оцінка |
|---|---|---|---|
| Стан нормальний, скарг немає | 100 | Нормальна активність | – |
| Здатен до нормальної діяльності, незначні симптоми або ознаки захворювання | 90 | Є симптоми захворювання, але ближче до нормального стану | 1 |
| Нормальна активність із зусиллям | 80 | ||
| Обслуговує себе самостійно, не здатен до нормальної діяльності або активної роботи | 70 | Більше 50% денного часу проводить не в ліжку, але іноді потребує відпочинку | 2 |
| Часом потребує допомоги, але здатен самостійно задовольняти більшу частину своїх потреб | 60 | ||
| Потребує значної допомоги та медичного обслуговування | 50 | Потребує знаходження в ліжку більше 50% денного часу | 3 |
| Інвалід, потребує спеціальної допомоги, у тому числі медичної | 40 | ||
| Тяжка інвалідність, показана госпіталізація, але смерть не прогнозується | 30 | Не здатен себе обслуговувати, прикутий до ліжка | 4 |
| Тяжкий пацієнт. Необхідне активне лікування та госпіталізація | 20 | ||
| Пацієнт помирає | 0 |
| Діагноз | Діагностичні критерії |
|---|---|
| Симптоматична ММ | Моноклональна проліферація плазматичних клітин у кістковому мозку ≥10% та/чи наявність плазмоцитоми, підтвердженої гістологічно.Наявність моноклонального парапротеїну в сироватці крові та/чи сечі. Дисфункції внутрішніх органів внаслідок мієломи (≥1): – [C] Підвищення рівня кальцію (>10,5 мг/л чи вище норми). – [R] Ниркова недостатність (рівень креатиніну в сироватці крові >2 мг/100 мл). – [A] Анемія (рівень гемоглобіну <10 г/100 мл чи 2 г нижче норми). – [B] Літичні ураження кісток чи остеопороз |
| Моноклональна гамапатія неуточненого генезу (MGUS) | Рівень моноклонального парапротеїну низький.Кількість плазматичних клітин у кістковому мозку <10%.
Немає кінцевих уражень внутрішніх органів, які виникають при клональній проліферації плазматичної клітини: – Нормальний рівень кальцію у сироватці крові, гемоглобіну та креатиніну. – Відсутність ураження при повному рентгенологічному дослідженні кісток скелета чи при проведенні інших методик візуалізації (якщо проводилися). – Відсутність клінічних чи лабораторних ознак амілоїдозу чи хвороби легких ланцюгів |
| «Тліюча» (асимптоматична) чи індолентна мієлома | Наявність моноклонального парапротеїну в сироватці крові ≥3 г/100 мл або наявність клональної проліферації плазматичних клітин в кістковому мозку ≥10% та/чи наявність плазмоцитоми, підтвердженої гістологічно, немає кінцевих уражень внутрішніх органів, які виникають при клональній проліферації плазматичної клітини:- Нормальний рівень кальцію у сироватці крові, гемоглобіну та креатиніну.
– Відсутність ураження при повному рентгенологічному дослідженні кісток скелета чи при проведенні інших методик візуалізації (якщо проводили). – Відсутність клінічних чи лабораторних ознак амілоїдозу чи хвороби легких ланцюгів |
| Солітарна плазмоцитома кістки/м’якихтканин | Гістологічно підтверджена плазмоцитома тільки в одному вогнищі.Рентгенологічні дослідження чи МРТ (якщо проводились) можуть бути негативними скрізь, окрім первинного вогнища ураження.
Первинне ураження може бути асоційоване з низьким рівнем М-протеїну в сироватці крові та/або сечі. Клональна проліферація плазматичних клітин в кістковому мозку відсутня. Немає інших дисфункцій внутрішніх органів, пов’язаних з мієломою |
Верифікація діагнозу множинної мієломи
1. Верифікацію діагнозу ММ проводять перед початком спеціального лікування за матеріалами цитологічного дослідження кісткового мозку та визначення парапротеїнів у сироватці крові та сечі.
2. За наявності м’якотканинного компонента (екстрамедулярної мієломи) необхідне виконання хірургічної біопсії. Після висічення матеріал фіксується у 10% забуференому розчині формаліну нейтральної рН.
Висічений матеріал направляється до патологоанатомічного відділення, що має обладнання для виготовлення парафінових блоків за стандартною технологією. Доставка матеріалу в патологоанатомічне відділення проводять протягом 24 год.
Матеріал бioпciї супроводжується направленням, що містить інформацію:
- про локалізацію, poзмip пухлини;
- скарги, наявність больового синдрому, анамнестичні дані щодо початку захворювання, його перебігу та попереднє лікування;
- дані додаткових обстежень (ультразвукове дослідження (УЗД), комп’ютерна томографія (КТ) або магнітно-резонансна томографія (МРТ), результат аналізу крові, аналізу кісткового мозку).
3. Верифікацію екстрамедулярної плазмоцитоми проводять за допомогою гістологічного методу вивчення структури пухлини, за результатами якого визначають алгоритм імуногістохімічного дослідження (ІГХД).
4. Патологоанатомічний діагноз має містити такі розділи: мікроскопічний опис пухлини, результати ІГХД із зазначенням клону антитіл.
5. Термін надання патологоанатомічного діагнозу — до 6 днів (від дня отримання патологоанатомічним відділенням бioпciї), у складних випадках — до 10 днів.
Прогностичні фактори та оцінка стану пацієнта за шкалами Карновського та ECOG
Мієлограма та визначення парапротеїнів — основні заходи в діагностиці ММ. Визначення М-протеїну (парапротеїну в сироватці крові та сечі) дозволяє встановити варіант ММ.
Біопсія кісткового мозку (аспіраційна чи трепанобіопсія) дозволяє виявити його ураження (>10 % плазматичних клітин в аспіраті). За наявності м’якотканинного компонента (екстрамедулярної мієломи) необхідне виконання хірургічної біопсії в найбільш клінічно значущому місці.
Рентгенологічне дослідження є обов’язковим методом для стадіювання захворювання. Усі пацієнти мають пройти рентгенографію плоских кісток: черепа, шийного, грудного та поперекового відділів хребта у прямій та боковій проекціях, плечових, стегнових кісток і таза, а також органів грудної клітки (ОГК).
Дії лікаря
Обов’язкові
1. Збір скарг та анамнестичних даних, в тому числі спрямований на виявлення клінічних симптомів, характерних для ММ:
- Біль у кістках, обмеження рухів.
- Виражена загальна слабкість.
- Порушення функції нирок.
- Задишка.
- Запаморочення.
- Анемія, підвищений рівень швидкості осідання еритроцитів (ШОЕ).
2. Фізикальний огляд, спрямований на виявлення змін у кістковому апараті (патологічні переломи, деформації, зони локальної болючості).
3. Лабораторні дослідження.
3.1. Загальний аналіз крові з обов’язковим визначенням формули, тромбоцитів та ШОЕ.
3.2. Біохімічне дослідження крові з визначенням рівня сечовини, креатиніну, загального, прямого та непрямого білірубіну, лактатдегідрогенази (ЛДГ), бета2-мікроглобуліну, сечової кислоти, кальцію, С-реактивного білка (СРБ).
3.3. Визначення білкових фракцій методом електрофорезу (кількість М-протеїну).
3.4. Аспірація кісткового мозку.
3.5. Трепанобіопсія кісткового мозку (за необхідності).
3.6. Визначення рівня білка у добовій сечі та білка Бенс-Джонса.
3.7. Визначення рівня і типу нормальних імуноглобулінів IgG, IgA, IgM у сироватці крові та сечі.
4. Інструментальні методи дослідження:
4.1. Рентгенографія кісток скелета: черепа та всіх відділів хребта (шийного, грудного, поперекового) у прямій та боковій проекціях, плечових, стегнових кісток і тазу, кісток грудної клітки (ребра, лопатки, ключиці.
4.2. МРТ при підозрі на компресію спинного мозку.
4.3. Консультація спеціаліста з репродуктивної медицини з питань збереження дітородної функції перед хіміотерапевтичним лікуванням за бажанням хворого.
За необхідності:
4.4. Остеосцинтиграфія (за необхідності).
4.5. УЗД органів черевної порожнини.
4.6. КТ шиї, ОГК, органів черевної порожнини та малого тазу із внутрішньовенним (в/в) посиленням.
Бажані
1. Імунофіксація білків у сироватці крові та сечі.
2. Імунофенотипування патологічних клітин кісткового мозку.
3. ІГХД біоптату вогнища патологічного ураження.
4. Цитогенетичне дослідження клітин кісткового мозку.
5. Молекулярні дослідження клітин кісткового мозку.
Госпіталізація
До закладів спеціалізованої допомоги пацієнта з підозрою на ММ направляє лікар загальної практики — сімейний лікар/дільничний терапевт, гематолог, районний онколог, інший спеціаліст.
Запідозрений діагноз ММ потребує проведення діагностичних процедур, спеціального лікування за відсутності протипоказань.
Дії лікаря
Ознайомити пацієнта з переліком можливих втручань, очікуваними ризиками та отримати перед госпіталізацією до стаціонару Інформовану добровільну згоду пацієнта на проведення діагностики, лікування (форма № 003-6/о), погодити Інформовану добровільну згоду пацієнта на обробку персональних даних (Вкладний листок до облікової форми № 003/о).
Лікування при множинній мієломі
Спеціальне лікування при ММ полягає у застосуванні хіміо-, імуно- та променевої терапії у різних комбінаціях залежно від віку, загального стану пацієнта і групи ризику на момент встановлення діагнозу.
Вибір лікування при ММ визначається віком пацієнта (чи є пацієнт кандидатом для проведення високодозової хіміотерапії (ВДХТ) з аутотрансплантацією стовбурових клітин (АТСК)), наявністю супутньої патології, а також загальним станом, додатковими даними, що характеризують певні властивості пухлини й організму пацієнта.
Перед призначенням лікування обов’язкова морфологічна верифікація діагнозу, визначення стадії захворювання, приналежності до групи ризику.
Загальний план лікування та спостереження, хіміо- та імунотерапії складає гематолог, який залучає для планування оперативних втручань хірурга-онколога, для планування променевої терапії — лікаря з променевої терапії, за необхідності — інших спеціалістів.
Спеціальне протипухлинне лікування залежно від стадії захворювання, наявності супутньої патології, віку і тяжкості стану пацієнта передбачає застосування таких методів, як хіміотерапія (ХТ), променева терапія, хірургічне лікування та їх комбінації.
Протипоказання до спеціального протипухлинного лікування:
а) порушення функції печінки, нирок, серцево-судинної системи тяжкого ступеня;
б) прояви будь-якого типу токсичності протипухлинного лікування (III–IV ступеня за CTCAE (Common Terminology Criteria for Adverse Events — Загальні критерії термінології для несприятливих подій)) до усунення проявів токсичності.
Відповідь на лікування
Оцінка відповіді на терапію здійснюється за критеріями Європейської групи з крові та трансплантації кісткового мозку (EBMT) та Міжнародної робочої групи з мієломи (IMWG) (при достатньому матеріально-технічному забезпеченні).
Критерії відповіді на лікування у пацієнтів із множинною мієломою згідно з рекомендаціями EBMT, 2009
ПВ (повна відповідь) — відсутність М-протеїну в сироватці крові та сечі при дослідженні методом імунофіксації впродовж 6 тиж та <5% плазматичних клітин у кістковому мозку.
ЧВ (часткова відповідь) — >50% зниження рівня М-протеїну в сироватці крові та/чи ≥90% зниження екскреції вільних легких ланцюгів у сечі або зниження до рівня <200 мг/24 год впродовж 6 міс.
Мінімальна відповідь (МВ) — 25–49% зниження рівня М-протеїну в сироватці та/чи 50–89% зменшення екскреції вільних легких ланцюгів у сечі, які все ще перевищують 200 мг/24 год впродовж ≥6 тиж.
Без змін або стабілізація захворювання (СЗ) — не відповідають критеріям ні МВ, ні прогресії захворювання.
Плато — відсутність доказів ураження внутрішніх органів і тканин, що триває, пов’язаних із захворюванням, <25% зміна рівня М-протеїну та екскреції легких ланцюгів протягом >3 міс.
Прогресія захворювання — ураження внутрішніх органів, що триває, незважаючи на лікування, яке пов’язане з ММ, або поява симптомів у фазу плато, >25% підвищення рівня М-протеїну в сироватці (>5 г/л) та/чи >25% підвищення в сечі рівня М-протеїну (>200 мг/24 год) та/чи >25% збільшення кількості плазматичних клітин у кістковому мозку (як мінімум 10%).
Рецидив — поява симптомів захворювання у пацієнтів, які раніше досягли ПВ, включаючи визначення парапротеїну методом імунофіксації.
Рецидив після ПВ (використовується лише у тому разі, коли кінцевою метою дослідження є визначення безподійного виживання) — будь-який один або декілька нижченаведених критеріїв: поява М-протеїну в сироватці крові та сечі при дослідженні методом імунофіксації або електрофорезу; збільшення ≥5% плазматичних клітин у кістковому мозку; поява будь-яких інших ознак прогресії захворювання (це може бути нова плазмоцитома, літичні ураження кістки або гіперкальціємія).
Критерії відповіді на лікування у пацієнтів зі множинною мієломою згідно з рекомендаціями IMWG, 2011
сПВ (строга повна відповідь) — ПВ, як визначено нижче, плюс нормальне співвідношення вільних легких ланцюгів імуноглобулінів, а також відсутність клональних клітин у кістковому мозку при проведенні дослідження методом імуногістохімії, імунофлюоресценції.
ПВ — негативні результати дослідження сироватки крові та сечі методом імунофіксації та відсутність будь-яких проявів плазмоцитоми у тканинах та <5% плазматичних клітин у кістковому мозку.
Дуже добра часткова відповідь (ддЧВ) — М-протеїн визначається в сироватці крові та сечі методом імунофіксації та не визначається за допомогою електрофорезу або відзначено зниження ≥90% М-протеїну в сироватці крові плюс рівень М-протеїну в сечі <100 мг/24 год.
ЧВ — ≥50% зниження рівня М-протеїну в сироватці крові та зниження М-протеїну в добовій сечі ≥90% або до <200 мг/24 год;
Якщо рівні М-протеїну в сироватці крові та сечі неможливо виміряти, замість критеріїв М-протеїну необхідно використовувати ≥50% зменшення в різниці між нормальними та патологічними вільними легкими ланцюгами імуноглобуліну.
Якщо М-протеїн у сироватці крові та сечі неможливо виміряти, а також неможливе дослідження вільних легких ланцюгів у плазмі крові, то 50% зменшення кількості плазматичних клітин необхідне замість дослідження М-протеїну за умови, що кількість плазматичних клітин при встановленні діагнозу була ≥30%.
На доповнення до вищезазначених критеріїв необхідно ≥50% зменшення розмірів плазмоцитоми м’яких тканин, якщо вона діагностована на початку захворювання.
Без змін або СЗ — не відповідає критеріям ПВ, ддЧВ, ЧВ або прогресії захворювання.
Прогресія захворювання — клінічний рецидив відповідає одному з нижченаведених критеріїв:
Прямі ознаки загострення захворювання та/або порушення в органах-мішенях:
а) поява нових плазмоцитом м’яких тканин або нових кісткових уражень;
б) доведене збільшення в розмірах існуючих плазмоцитом або кісткових уражень;
в) доведене збільшення означає 50% (як мінімум 1,0 см) збільшення періодично вимірюваного діаметра вогнища ураження;
г) гіперкальціємія (>11,5 мг/100мл) (2,65 ммоль/л);
д) зниження рівня гемоглобіну ≥2 мг/100 мл.
Рецидив після ПВ (використовується лише, якщо кінцевою метою дослідження є визначення безподійного виживання) — будь-який один або декілька нижченаведених критеріїв: поява М-протеїну в сироватці крові та сечі при дослідженні методом імунофіксації чи електрофорезу; збільшення ≥5% плазматичних клітин у кістковому мозку; поява будь-яких інших ознак прогресії захворювання (це може бути нова плазмоцитома, літичні ураження кістки або гіперкальціємія).
Дії лікаря
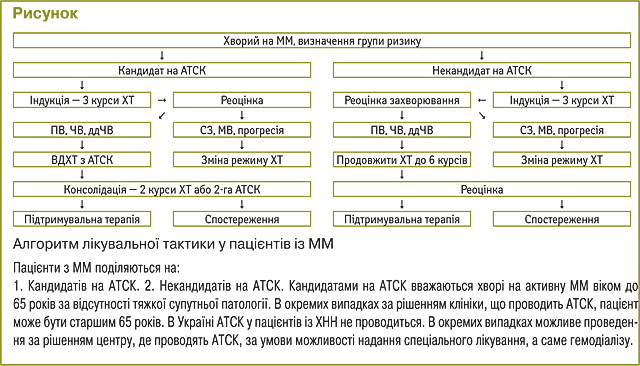
1. Призначити спеціальне лікування та обстеження у процесі лікування (табл. 6–9, рисунок).
| №з/п | Назва схеми ПХТ | Склад схеми ПХТ |
|---|---|---|
| 1 | VAD | – Вінкристин 0,5 мг/добу в/в 24-годинна інфузія 1–4-й день.- Доксорубіцин 9 мг/м2 поверхні тіла на добу в/в 24-годинна інфузія 1–4-й день.
– Дексаметазон 40 мг/добу перорально або в/в Наступний курс розпочинають на 22-й день |
| 2 | DVD | – Вінкристин 0,5 мг/добу в/в 24-годинна інфузія 1–4-й день.- Дексаметазон 40 мг/добу перорально 1–4-й день.
– Доксорубіцин 9 мг/м2 24-годинна інфузія 1–4-й день. Наступний курс розпочинають на 22-й день |
| 3 | TD | – Талідомід 100–200 мг/добу перорально постійно.- Дексаметазон 40 мг/добу 1–4, 12–15-й день.
Наступний курс розпочинають на 22-й день |
| 4 | TCD | – Талідомід 100–200 мг/добу перорально постійно.- Циклофосфамід 500 мг/добу перорально 1, 8, 15-й день.
– Дексаметазон 40 мг/добу перорально 1–4, 12–15-й день. Наступний курс розпочинають на 22-й день |
| 5 | Дексаметазон/метилпреднізолон у високих дозах (пульс-терапія) — схема вибору при хронічній нирковій недостатності (ХНН) | – Дексаметазон 40 мг/добу перорально або в/в 1–4, 9–12, 17–20-й день.- Метилпреднізолон 1,0 г/м2/добу (максимально — 1,5 г) перорально 1–5-й день.
– Гемодіаліз. Наступний курс розпочинають на 22-й день |
| 6 | HDM | – Мелфалан 200 мг/м2/добу в/в 1-й день або- Мелфалан 100 мг/м2/добу в/в 1–2-й день |
| 7 | МР | – Мелфалан 9 мг/м2/добу (0,25 мг/кг маси тіла) перорально 1–4-й день.- Преднізолон 1–2 мг/кг/добу (максимально — 100 мг) 1–4-й день.
Наступний курс розпочинають на 29–42-й день. |
| 8 | ТМР | – Мелфалан 9 мг/м2/добу 1–4-й день.- Преднізолон 60 мг/м2/добу 1–4-й день.
– Талідомід 100–200 мг/добу перорально 1–28-й день. Наступний курс розпочинають на 29-й день |
| 9 | МР/ТМР у низькій дозі | – Талідомід 100 мг/добу 1–28-й день.- Мелфалан 0,18 мг/кг/добу перорально 1–4-й день.
– Преднізолон 50 мг/добу перорально 1–4-й день. Наступний курс розпочинають на 29-й день |
| 10 | Дексаметазон у низькій дозі | Дексаметазон 20 мг/добу перорально тривало |
| 11 | Монотерапія талідомідом | Талідомід 50–100 мг/добу перорально, тривало — до появи ознак прогресії захворювання чи токсичності лікування ІІІ–ІV ступеня |
| 12 | TDD | – Талідомід 100–200 мг/добу перорально постійно.- Доксорубіцин ліпосомальний 40 мг/м2 в/в 1-й день.
– Дексаметазон 40 мг/добу перорально 1–4, 9–12-й день. Наступний курс розпочинають на 22-й день |
| 13 | ТBiD | – Талідомід 100–200 мг перорально 1–21-й день.- Кларитроміцин 250 мг 2 рази на добу перорально постійно.
– Дексаметазон 40 мг/добу перорально 1–4, 15–18-й день. Наступний курс розпочинають на 22-й день |
| 14 | VD (схема вибору при ХНН) | – Бортезоміб 1,3 мг/м2/добу в/в 1, 4, 8, 11-й день.- Дексаметазон 40 мг/добу перорально 1, 2, 4, 5, 8, 9, 11, 12-й день.
Наступний курс розпочинають на 22-й день |
| 15 | PAD | – Бортезоміб 1,3 м2/добу в/в 1, 4, 8, 11-й день.- Дексаметазон 40 мг/добу перорально 1–4-й день.
– Доксорубіцин 9 мг/м2/добу 24-годинна інфузія 1–4-й день. Наступний курс розпочинають на 22-й день |
| 16 | VTD | – Бортезоміб 1,3 мг/м2/добу в/в 1, 4, 8, 11-й день.- Дексаметазон 40 мг/добу перорально 1–4, 9–12-й день.
– Талідомід 200 мг/добу перорально 1–21-й день. Наступний курс розпочинають на 22-й день |
| 17 | VМР | – Бортезоміб 1,3 мг/м2/добу в/в 1, 4, 8, 11-й день.- Мелфалан 9 мг/м2/добу перорально 1–4-й день.
– Преднізолон 60 мг/м2/добу перорально1–4-й день. Наступний курс розпочинають на 22-й день |
| 18 | VCD | – Бортезоміб 1,3 мг/м2/добу в/в 1, 4, 8, 11-й день.- Дексаметазон 20 мг/добу перорально 1–2, 4–5, 8–9, 11–12-й день.
– Циклофосфан 50 мг/добу перорально 1–11-й день, 11 циклів терапії. Наступний курс розпочинають на 22-й день |
| 19 | Монотерапія бортезомібом | Бортезоміб 1,3 мг/м2/добу в/в 1 раз на тиждень, тривало — до появи ознак прогресії захворювання чи токсичності лікування ІІІ–ІV ступеня |
| 20 | ВР | – Бендамустин 120–150 мг/м2/добу в/в 1–2-й день.- Преднізолон 60 мг/м2/добу в/в або перорально 1–4-й день.
Наступний курс розпочинають на 29-й день |
| 21 | V-MPT | – Бортезоміб 1,3 мг/м2/добу в/в 1, 4, 15, 22-й день.- Мелфалан 6 мг/м2/добу перорально 1–5-й день.
– Преднізолон 60 мг/м2/добу 1–5-й день. – Талідомід 100 мг/добу перорально постійно. Наступний курс розпочинають на 29-й день |
| Курси ПХТ для кандидатів на АТСК | VAD, DAV, DVD, TD, TBiD, TCD, VD, PAD, VTD, дексаметазон/метилпреднізолон у високих дозах (пульс-терапія) |
| Курси ПХТ для кондиціонування | HDM |
| Курси ПХТ для некандидатів на АТСК | MP, дексаметазон/метилпреднізолон у високих дозах (пульс-терапія), TMP, TD, TBiD. VMP, VAD, VTD |
| Курси ПХТ для пацієнтів похилого віку | МР/ТМР у низькій дозі, дексаметазон у низькій дозі, TCD, TBiD, VCD |
| Підтримувальна терапія | Тривала монотерапія талідомідом або бортезомібом |
| Cхеми лікування при рецидиві/прогресії ММ | V-MPT, BP, VMP, VTD, VCD, VD, TDD, TCD, TD, VAD, монотерапія талідомідом або бортезомібом |
| Ранні рецидиви | Зміна тактики терапії на ту, яка відрізняється від 1-ї лінії |
| Пізні рецидиви (тривалість ремісії після ПХТ >1 року) | Повторити ті самі схеми терапії, за допомогою яких досягнута позитивна відповідь |
| Пізні рецидиви (тривалість ремісії після АТСК >1 року) | Тактика лікування має містити препарати нової лінії |
| Пізні рецидиви (тривалість часткової ремісії після лікування бортезомібом (>6 міс*)) | Можна повторити такі самі курси з бортезомібом |
| Вид лікування | Загальна доза, фракціонування та зони опромінення | Особливості використання |
|---|---|---|
| Самостійна променева терапія | Променева терапія на уражену зону у режимі стандартного фракціонування до сумарної вогнищевої дози 45 Гр та більше | Самостійна* — лише для лікування при солітарній плазмоцитомі |
| Променева терапія у схемах хіміопроменевого лікування | Променева терапія на уражені зони (патологічні переломи та/чи великі зони ураження) у режимі стандартного фракціонування до сумарної вогнищевої дози до 30 Гр | Контроль показників загального аналізу крові: гемоглобіну, лейкоцитів, тромбоцитів |
| Променева терапія з метою знеболення | Променева терапія на уражені зони у режимі стандартного фракціонування до сумарної вогнищевої дози 8–10 Гр |
Синдром гіперв’язкості (гіпервіскозний синдром) — стійке підвищення в’язкості крові у пацієнтів із ММ виникає за рахунок надмірного синтезу та секреції плазматичними клітинами патологічних парапротеїнів, що впливають на реологічні властивості крові.
Клініка: кровоточивість слизової оболонки (носові та кровотечі із ясен), геморагічна ретинопатія, розширення вен сітківки, порушення периферичного кровотоку, синдром Рейно; з боку нервової системи (головний біль, запаморочення, ністагм, зниження слуху, атаксії, парестезії, диплопія); серцева недостатність; геморагічні прояви (синці та пурпура).
При синдромі гіперв’язкості, особливо у разі парапротеїнемічної коми, доцільне проведення плазмаферезу. Показаннями до проведення є парапротеїнемічна кома, клінічні прояви (кровоточивість, підвищення артеріального тиску, порушення зору, неврологічні порушення), підвищення рівня загального білка >120 г/л. Плазмаферез проводять щоденно або через день. Для інфузійної терапії використовують розчини електролітів, при гіпоальбумінемії — розчини альбуміну.
Гіперкальціємія — підвищення рівня кальцію в сироватці крові >2,6 ммоль/л. Гіперкальціємія при ММ пов’язана із продукцією плазматичними клітинами остеобластактивуючого фактора. Важливий рівень незагального, іонізованого кальцію.
Клініка: поліурія, запор, нудота і блювання, летаргія, мозкові порушення, дегідратація, кома.
Терапевтичні заходи включають гіпергідратацію (введення не менше 3–4 л рідини на добу). Для посилення діурезу з метою пригнічення канальцевої реабсорбції натрію та калію й збільшення екскреції кальцію використовують розчини електролітів у поєднанні із сечогінними засобами. Показане негайне проведення системної ХТ і застосування бісфосфонатів. Призначати глюкокортикостероїди можна лише під контролем рівня кальцію. Також слід пам’ятати про забезпечення активного способу життя хворих, оскільки тривала іммобілізація зазвичай посилює гіперкальціємію.
Мієломна нефропатія — форма нефротичного синдрому, найчастіша та найнесприятливіша ознака при ММ. Головні фактори — протеїнурія, гіперкальціємія, гіперурикемія, а також інфекції та амілоїдоз. Амілоїдоз найчастіше виявляють при мієломі Бенс-Джонса.
Клінічно перебіг мієломної нефпропатії проходить у вигляді резистентної протеїнурії з наростаючою нирковою недостатністю. Класичні нефротичні симптоми (набряки, артеріальна гіпертензія, ретинопатія) для мієломної нирки не характерні.
Мієломна нефропатія не є протипоказанням до виконання протипухлинної терапії. Дози лікарських засобів у схемах індукції не знижуються. Гостра ниркова недостатність також не є протипоказанням до початку ХТ, однак у цьому дози знижуються на ⅓ та обов’язковим є проведення гемодіалізу.
Кістковий біль при ММ спричинений підвищеною резорбцією кістки внаслідок інфільтрації плазматичних клітин та активації остеокластів. Спостерігається системний остеопороз з остеолітичними вогнищами без нового крайового кісткоутворення, що характерно для метастазів. Частіше деструктивні процеси розвиваються у плоских кістках та хребті, а також у проксимальних відділах довгих трубчастих кісток. Компресії підлягають в основному грудні та поперекові відділи хребта.
Для зменшення вираженості кісткового болю та профілактики переломів застосовують бісфосфонати (памідронова, золедронова кислоти). Додатково можуть бути призначені анальгетики та інгібітор остеокластів кальцитонін. При патологічних переломах можливе використання променевої терапії та хірургічного лікування. Групи бісфосфонатів призначають згідно з відповідними інструкціями для медичного застосування препаратів.
Реабілітація при множинній мієломі
Реабілітація пацієнтів, які перенесли лікування з приводу ММ, спрямована на позбавлення медичних, соціальних, трудових проблем. Важливою є психосоціальна і трудова реабілітація, яка може бути реалізована завдяки індивідуальній роботі із психологом, а також шляхом участі пацієнтів у діяльності асоціацій хворих і волонтерських організацій.
Виписка з рекомендаціями після госпіталізації
При виписуванні зі стаціонару пацієнту надається виписка з медичної карти стаціонарного хворого встановленої форми, що містить інформацію стосовно отриманого лікування, особливості перебігу захворювання та рекомендації щодо подальшого лікування та спостереження.
Виписка пацієнта планується відповідно до критеріїв:
а) завершення запланованого обсягу терапії;
б) відсутність ускладнень терапії, що потребують лікування у стаціонарі;
в) неможливість продовження спеціальної терапії у зв’язку з розвитком протипоказань.
Дії лікаря
1. Оформити Виписку із медичної карти амбулаторного (стаціонарного) хворого (форма № 027/о).
2. Надати пацієнтам, які перенесли спеціальне лікування, інформацію щодо можливих віддалених побічних ефектів лікування, необхідності проведення регулярних обстежень, відповідно до плану диспансеризації.
3. Надати рекомендації щодо способу життя, режиму харчування та фізичних навантажень.
Диспансерне спостереження при множинній мієломі
У зв’язку з високою небезпекою виникнення рецидиву та/чи іншої пухлини пацієнти з ММ підлягають диспансеризації з плановими оглядами у закладі спеціалізованої допомоги, в якому отримували лікування, або за місцем реєстрації/проживання.
Пацієнти з ММ підлягають диспансерному спостереженню впродовж життя.
Обстеження відповідно до плану диспансеризації сприяє ранньому виявленню рецидиву захворювання та/чи іншої пухлини.
Дії лікаря
Забезпечити ведення Реєстраційної карти хворого на злоякісне новоутворення (форма №030-6/о) та відображення у ній заходів із диспансеризації.
План диспансеризації
Пацієнт перебуває на диспансерному обліку впродовж життя.
Обстеження, що виконують після закінчення спеціального лікування:
1. Один раз на 3 міс.
1.1. Опитування, в тому числі спрямоване на виявлення локальної болючості, патологічних переломів, деформації.
1.2. Лабораторні дослідження крові з обов’язковим визначенням ШОЕ та біохімічних показників (ЛДГ, загальний білок, креатинін, сечовина).
1.3. Електрофорез білків у сироватці крові та сечі.
1.4. Рентгенологічне дослідження кісток скелета за наявності клінічної симптоматики.
2. Один раз на 6 міс.
2.1. Якщо діагностовано екстрамедулярне ураження (плазмоцитома) — УЗД м’яких тканин або КТ ураженої ділянки.
2.2. Якщо спеціальне лікування здійснюють за схемами ПХТ, що містять талідомід — контроль функції щитовидної залози.
3. Один раз на рік.
3.1. Контрольна рентгеноскопія плоских кісток скелета.
3.2. МРТ призначають для контролю, якщо на момент встановлення діагнозу діагностовано компресію спинного мозку.
4. При підозрі на рецидив захворювання, появу іншої пухлини — див. Діагностика множинної мієломи.
Використана література
- Міністерство охорони здоров’я України (2015) Наказ МОЗ України від 02.11.2015 р. № 90 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при множинній мієломі».





