Введение
Проблема болевого синдрома пояснично-крестцового отдела позвоночника является социально значимой и актуальной на протяжении многих десятилетий (Murakibhavi V.G., Khemka A.G., 2011; Gaskin D.J., Richard P., 2012; Kremer Yu., 2013). Вертеброгенная патология составляет до 20–30% в структуре неврологических заболеваний (Murakibhavi V.G., Khemka A.G., 2011). Несмотря на то что в 80–90% случаев боль регрессирует в течение 12 нед, у 6–11% людей болевой синдром приобретает хронический характер, что приводит к увеличению количества пациентов, которые не могут вернуться к полноценному труду (Kremer Yu., 2013).
Сегодня эпидуральная блокада в лечении при вертеброгенном болевом синдроме приобретает все большую популярность в связи с высокой эффективностью и низким риском осложнений. Об уменьшении выраженности боли после ее применения сообщают 33–77% пациентов (Hirabayashi K. et al., 1981; Kremer Yu., 2013; Standring S., 2014). Успех блокады зависит как от правильности технического выполнения процедуры, так и от правильного выбора показаний к ее проведению. Залогом успеха является правильное попадание в нужное место эпидурального пространства. Флюороскопическая визуализация и введение контрастного вещества значительно повышают точность попадания лекарства в цель и соответственно — эффективность процедуры (Standring S., 2014).
Цель — оценить эффективность методики каудальной эпидуральной блокады (КЭБ) под флюороскопическим контролем в лечении пациентов с болевым синдромом пояснично-крестцового отдела позвоночника при дегенеративно-дистрофическом его поражении.
Объект и методы исследования
В ретроспективном исследовании проанализированы результаты лечения 92 пациентов (45 мужчин, 47 женщин), проходивших амбулаторное лечение в период 2017–2019 гг. в отделении реабилитации Государственного учреждения «Институт травматологии и ортопедии Национальной академии медицинских наук Украины». Средний возраст пациентов составил 52±4 года (возрастной диапазон — 29–76 лет), средний показатель продолжительности обострения болевого синдрома до обращения — 6,5±2,5 мес. Все пациенты до обращения в клинику получали комплексное консервативное амбулаторное или стационарное лечение.
Все пациенты обследованы клинически, неврологически, лабораторно. Основная жалоба — боль в пояснично-крестцовом отделе позвоночника с иррадиацией в нижние конечности. По данным магнитно-резонансной томографии идентифицированы нейрокомпрессионные факторы. Пациенты разделены на две группы: 1-я — 51 (55,4%) пациент с протрузиями или грыжами межпозвонковых дисков, 2-я — 41 (44,6%) пациент со стенозом спинномозгового канала. Пациентам 1-й группы выполняли 1–2 КЭБ с периодичностью в 1 нед, 2-й группы — 2–3 КЭБ с периодичностью в 1 нед.
Количественную и качественную оценку болевого синдрома проводили на основании визуальной аналоговой шкалы (ВАШ) боли. Для оценки степени нарушения жизнедеятельности, обусловленной патологией позвоночника, использовали индекс нетрудоспособности Освестри (Оswestry Disability Index — ODI) и анкетирование Роланда — Морриса (Roland — Morris Disability Questionary — RDQ). Индекс выздоровления (ИВ), характеризующий степень восстановления после консервативного лечения, рассчитывали для каждого пациента через 3–5 дней после блокады и через 1 и 3 мес после проведенного лечения (Hirabayashi K. et al., 1981):
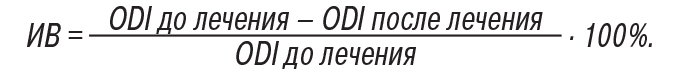
Изменения в субъективных симптомах после блокады и на этапах наблюдения классифицированы как:
- хороший — ИВ >40%;
- удовлетворительный — ИВ =21–40%;
- неудовлетворительный — ИВ <20%.
Техника проведения КЭБ
КЭБ — инъекция, при которой вход в поясничное эпидуральное пространство осуществляется через hiatus sacralis (Kremer Yu., 2013). Основное преимущество этой методики — простота ее выполнения и чаще всего отсутствие необходимости в рентгенологическом контроле.
Пациент в положении лежа на животе. Методом пальпации идентифицировали место введения иглы (крестцовая щель), которое находится между рогов крестца (рис. 1).

Место инъекции обрабатывали согласно правил антисептики. Введение спинальной иглы Spinocan диаметром G22 осуществляли под углом 30° по отношению к плоскости кожи. После прохождения мягких тканей (подкожной жировой клетчатки) отмечали ощущение провала, после чего изменяли угол введения иглы до 15° и проводили ее еще на 1–2 см вглубь. Посредством иглы в эпидуральное пространство вводили 3–5 мл контрастного вещества (йогексол 240 мг/мл) и проводили флюороскопический контроль. После подтверждения положения в эпидуральном пространстве вводили смесь 19 мл 1% лидокаина и 1 мл бетаметазона. Количество раствора в объеме 20 мл достаточно для того, чтобы полностью заполнить эпидуральное пространство пояснично-крестцового отдела позвоночника. После процедуры пациенты находились в лежачем положении до полного восстановления чувствительности.
Недостатки процедуры
К недостаткам данной методики можно отнести то, что концентрация гормонального препарата, доставляемого в очаг воспаления, ниже, чем при других типах эпидуральных инъекций, а также эффект эпидуральной анестезии (значительное снижение чувствительности нижних конечностей) на время действия локального анестетика.
Результаты и их обсуждение
Все процедуры выполняли амбулаторно. Повторное наблюдение в динамике проводили через 5–7 дней после последней инъекции, а также через 1 и 3 мес после лечения.
Оценка болевого синдрома по ВАШ
Достоверным считали уменьшение выраженности болевого синдрома на ≥3 см. По результатам наблюдений через 5–7 дней после блокады достоверный положительный результат отмечали 80,5% пациентов 1-й группы (регресс болевого синдрома в пределах 3–6 см по ВАШ) (р<0,05). Через 1 мес после проведенного лечения хороший результат сохранялся у 63% пациентов, а до 3 мес — у 54% пациентов. Полное отсутствие боли в пояснице через 1 мес отмечали 12%, через 3 мес — 8% пациентов. Недостоверные улучшения или отсутствие динамики боли по отношению к изначальному состоянию по ВАШ через 5–7 дней отмечали 19,5% пациентов, через 1 мес — 37%, а на момент окончательного опроса — 46%.
Во 2-й группе через 5–7 дней после блокады 82,0% пациентов отмечали регресс болевого синдрома в пределах 3–6 см по ВАШ (р<0,05). Через 1 мес после проведенного лечения хороший результат сохранялся у 77,3%, до 3 мес — у 49,3% пациентов, что также указывает на неустойчивость полученных результатов. Полное отсутствие боли в пояснице через 1 мес отмечали 8,8%, через 3 мес — 5,6% пациентов. Недостоверные улучшения или отсутствие динамики боли по ВАШ через 5–7 дней отмечали 18%, через 1 мес — 22,7%, на момент окончательного опроса — 50,7% пациентов (таблица).
| Этапы наблюдения | ВАШ, см | Роланд — Моррис, баллов | ODI, баллов | |||
|---|---|---|---|---|---|---|
| Группа | ||||||
| 1-я | 2-я | 1-я | 2-я | 1-я | 2-я | |
| До лечения | 7,04±1,10 | 7,2±1,29 | 14,85±3,98 | 14,31±3,94 | 55,29±13.55 | 53,22±13,33 |
| Через 5–7 дней | 3,3±1,29 | 3,50±1,33 | 7,33±4,28 | 7,54±3,67 | 26,70±13,55 | 28,54±11,55 |
| Через 1 мес | 4,06±1,64 | 3,86±1,72 | 8,59±4,90 | 7,95±4,38 | 32,33±16,99 | 28,54±15,79 |
| Через 3 мес | 4,2±1,81 | 4,18±2,03 | 8,81±5,01 | 8,81±5,32 | 33,11±17,94 | 32,36±18,92 |
Оценка качества жизни по опроснику Роланда — Морриса
Оценка влияния боли в поясничном отделе позвоночника на фоне протрузий или грыж межпозвонковых дисков (1-я группа) на нарушение жизнедеятельности посредством опросника Роланда — Морриса показала аналогичные результаты. После проведенного лечения, через 5–7 дней после последней блокады, достоверное улучшение показателя по анкетированию Роланда — Морриса (а именно изменение более чем на 4 балла) отмечали у 90,4%. На этапе отдаленных наблюдений показатель снижался: так, через 1 мес достоверное улучшение отмечали у 70,7, через 3 мес — у 65,9%. На момент окончательного опроса отсутствие динамики или недостоверное улучшение наблюдали у 34,1% пациентов.
Оценка влияния боли в поясничном отделе позвоночника на фоне стеноза спинномозгового канала (2-я группа) на нарушение жизнедеятельности посредством опросника Роланда — Морриса показала следующие результаты: после проведенного лечения, через 5–7 дней, достоверное улучшение отмечали у 90,5%. На этапах анализа отдаленных результатов показатель снижался: так, через 1 мес достоверное улучшение отмечали у 78,9%, через 3 мес — у 58,8%. На момент окончательного опроса отсутствие динамики или недостоверное улучшение наблюдали у 41,2% пациентов.
Оценка нарушений жизнедеятельности по ODI
В 1-й группе отмечена положительная динамика по результатам анкетирования ODI. Через 5–7 дней после блокады 70,4% пациентов отмечали достоверное улучшение (регресс >10 баллов). Через 1 мес этот показатель снизился до 56,9%, а на момент окончательного опроса, через 3 мес, составил 52,2%. Отсутствие достоверных улучшений через 1 мес отмечали 43,1%, через 3 мес — 47,8% пациентов. Корреляция между ВАШ и ODI изначально была сильной (r=0,8; p<0,05) и сохранялась таковой на всех этапах наблюдения (r=0,89–0,94; p<0,05). Аналогичное взаимодействие показателей Роланда — Морриса и ODI отмечали на всех этапах наблюдения (r=0,8–0,94; p<0,05).
Во 2-й группе также выявлена положительная динамика по ODI. Так, через 5–7 дней после процедуры 70,3% пациентов отмечали достоверное улучшение (регресс >10 баллов). Через 1 мес этот показатель сохранялся на уровне у 60,6%, на момент окончательного опроса, через 3 мес, составил 50,3%. Корреляционная связь между ВАШ и ODI изначально была сильной (r=0,8; p<0,05) и сохранялась таковой на всех этапах наблюдения (r=0,92–0,93; p<0,05). Аналогичное взаимодействие показателей Роланда — Морриса и ODI отмечали на всех этапах наблюдения (r=0,89–0,92–0,92; p<0,05).
Индекс выздоровления
Оценивая изменения в субъективных симптомах, на этапах наблюдения получили следующие результаты.
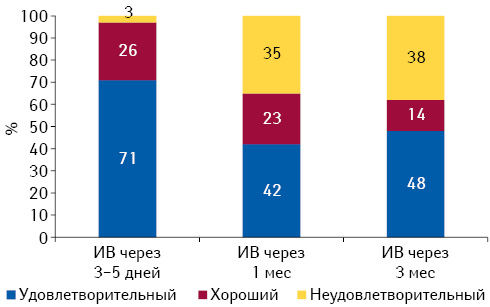
В 1-й группе хороший результат лечения через 5–7 дней после КЭБ наблюдали у 71%, удовлетворительный — у 26,0%, неудовлетворительный — у 3,0% пациентов. Через 1 мес хороший результат лечения сохранялся у 42%, удовлетворительный — у 23%, неудовлетворительный — у 35% пациентов. Через 3 мес хороший результат отмечали у 48% пациентов, количество удовлетворительных результатов уменьшилось до 14%, неудовлетворительных — возросло до 38% (рис. 2).
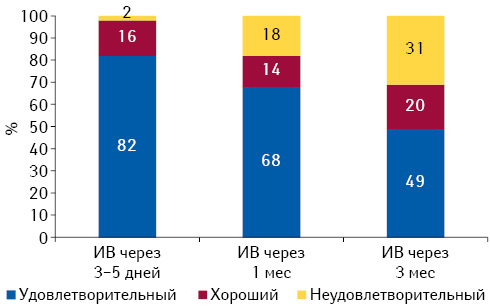
Во 2-й группе хороший результат лечения через 5–7 дней после КЭБ отмечали 82%, удовлетворительный — 16%, неудовлетворительный — 2% пациентов. Через 1 мес показатели снижались и хороший результат (улучшение состояния на >40%) отмечали 68%, удовлетворительный — 14%, неудовлетворительный — 18,0% пациентов. На момент окончательного опроса, через 3 мес, хороший результат лечения отмечен у 49%, удовлетворительный — у 20%, неудовлетворительный — у 31% пациентов (рис. 3). Двенадцати пациентам в связи с отсутствием значительной позитивной динамики рекомендовали прохождение курса эпидурального адгезиолиза.
L. Manchikanti и соавторы (2012) в двойном слепом рандомизированном исследовании результатов 120 КЭБ пациентам с болевым синдромом с радикулопатией на фоне грыж межпозвонковых дисков отметили одинаково высокую эффективность применения как лидокаина, так и комбинации лидокаина с гормональным препаратом, с незначительным преимуществом в группе с кортикостероидом.
F.E. Sayegh и соавторы (2009) провели анализ результатов 183 КЭБ у пациентов с болевым синдромом и радикулопатией на фоне грыж межпозвонковых дисков и отметили высокую эффективность КЭБ как с применением кортикостероидов, так и без них. Однако сочетанное применение гормональных препаратов с локальным анестетиком обусловило более быстрый и продолжительный эффект по сравнению с группой, где применяли лишь локальный анестетик.
L. Manchikanti и соавторы (2012) провели анализ результатов применения КЭБ у 100 пациентов с центральным стенозом поясничного отдела позвоночника и пришли к выводу, что применение комбинации локального анестетика и кортикостероида эффективно в лечении при болевом синдроме у этих пациентов с незначительным преимуществом в группе применявших гормональный препарат.
Представляет интерес исследование N. Huda и соавторов (2010), где сравнивали эффективность применения двух различных гормональных препаратов — триамцинолона и метилпреднизолона, вводимых посредством КЭБ пациентам с болевым синдромом на фоне стеноза позвоночного канала. Оба препарата были достаточно эффективны при наличии симптомов поясничного спинального стеноза с незначительным преимуществом при применении метилпреднизолона.
Другие исследования (Datta R., Upadhyay K.K., 2011; Murakibhavi V.G., Khemka A.G., 2011) также показали преимущество применения гормональных препаратов в комбинации с локальным анестетиком против применения только локального анестетика или консервативного лечения.
L.A. Bublik и соавторы (2006) представили анализ результатов применения КЭБ с лораксикамом с большим количеством (60,0–70,0 мл) 0,25% лидокаина у пациентов с грыжами межпозвонковых дисков. Авторы отметили высокую эффективность данных блокад у больных при выраженном корешковом и локальном болевом синдроме, которые по эффективности не уступали эпидуральному введению бетаметазона, а побочные эффекты отмечали значительно реже.
В работе V.A. Radchenko (2000) отмечено, что гормональный препарат обладает мощным воздействием на один из основных компонентов проявления болезни — болевой синдром — и позволяет достичь значительного эффекта в диагностике и лечении дистрофически-деструктивных заболеваний поясничного отдела позвоночника.
В серии работ (Prodan A.I. et al., 2005; 2009a; b) отмечена высокая эффективность применения КЭБ в лечении при различных дегенеративно-дистрофических заболеваниях пояснично-крестцового отдела позвоночника, а также относительная безопасность при соблюдении всех правил их выполнения. Результаты проведенного авторами метаанализа свидетельствуют о том, что консервативное лечение поясничного спинального стеноза с применением эпидуральных инъекций кортикостероидов лишь незначительно уступает по эффективности хирургическому лечению и должно быть основным методом медицинской помощи этой группе пациентов.
Выводы
1. КЭБ — эффективный метод лечения при болевом синдроме пояснично-крестцового отдела позвоночника. Эпидуральная блокада в лечении при вертеброгенных болевых синдромах приобретает все большую популярность в связи с высокой эффективностью и низким риском осложнений.
2. Благодаря КЭБ у пациентов с протрузиями или грыжами межпозвонковых дисков положительных результатов удалось достичь в 54% случаев; в группе пациентов со стенозом — у 49% удалось добиться хороших результатов лечения — уменьшения выраженности боли и улучшения качества жизни (р<0,05).
3. Регресс болевого синдрома по ВАШ коррелировал с улучшением качества жизни по данным опросников Роланда — Морриса и ODI на всех этапах наблюдения (rcan=0,82–0,91–0,93–0,94; p<0,05).
Список использованной литературы
- Bublik L.A., Stegnij S.A., Titov J. et al. (2006) Epidural blockades with pronounced root and pain syndrome caused by the pathology of the intervertebral discs of the lumbar spine, with the use of Xefakam and lidocaine. Interreg. Neurologic. J., 1(5): 62–64.
- Datta R., Upadhyay K.K. (2011) A Randomized Clinical Trial of Three Different Steroid Agents for Treatment of Low Backache through the Caudal Route. Med. J. Armed Forces India, 67(1): 25–33.
- Gaskin D.J., Richard P. (2012) The economic costs of pain in the United States. J. Pain, 13(8): 715–724.
- Hirabayashi K., Miyakawa J., Satomi K. (1981) Operative results and postoperative progression of ossification among patients with ossification of cervical posterior longitudinal ligament. Spine, 6: 354–364.
- Huda N., Bansal P., Gupta S.M. et al. (2010) The efficacy of epidural depo-methylprednisolone and triamcinolone acetate in relieving the symptoms of lumbar canal stenosis: a comparative study. J. Clin. Diagn. Res., 4: 2842–2847.
- Kremer Yu. (2013) Intervertebral disc diseases (пер. с англ. В.A. Широкова (ред.)). МЕДпресс-информ, Москва.
- Manchikanti L., Cash K.A., McManus C.D. et al. (2012) Results of 2-year follow-up of a randomized, double-blind, controlled trial of fluoroscopic caudal epidural injections in central spinal stenosis. Pain Physician, 15(5): 371–384.
- Manchikanti L., Singh V., Cash K.A. et al. (2012) Effect of fluoroscopically guided caudal epidural steroid or local anesthetic injections in the treatment of lumbar disc herniation and radiculitis: a randomized, controlled, double blind trial with a two-year follow-up. Pain Physician, 15(4): 273–286.
- Murakibhavi V.G., Khemka A.G. (2011) Caudal epidural steroid injection: a randomized controlled trial. Evid. Based Spine Care J., 2(4): 19–26.
- Prodan A.I., Perepechaj O.A., Kolesnichenko V.A. (2009a) Conservative treatment of lumbar spinal stenosis: current trends, concepts and methods. J. Neurosci. Psychiatr. named after S. Korsakov, 7: 92–95.
- Prodan A.I., Popsujshapka K.A., Kolesnichenko V.A. (2005) Errors and complications in epidural treatment and diagnostic blockades. Orthoped. Traumatol. Prosthet., 4: 113–117.
- Prodan A.I., Radchenko V.A., Korzh N.A. (2009b) Degenerative diseases of the spine. Contrast, Kharkov, 262 р.
- Radchenko V.A. (2000) Therapeutic blockade with the use of corticosteroids in degenerative-dystrophic diseases of the lumbar spine. Orthoped. Traumatol. Prosthet., 3: 116–121.
- Sayegh F.E., Kenanidis E.I., Papavasiliou K.A. et al. (2009) Efficacy of steroid and nonsteroid caudal epidural injections for low back pain and sciatica: a prospective, randomized, double-blind clinical trial. Spine (Phila Pa 1976), 34(14): 1441–1447.
- Standring S. (2014) Gray’s Anatomy: the Anatomical basis of clinical practice: 50 anniversary edition. 40th ed. 1576 p.
Резюме. Каудальна епідуральна блокада (КЕБ) — малоінвазивний метод лікування при больовому синдромі попереково-крижового відділу хребта. КЕБ в лікуванні пацієнтів із вертеброгенним больовим синдромом набуває все більшої популярності у зв’язку з високою ефективністю і низьким ризиком ускладнень. Мета — оцінити ефективність методики КЕБ під флюороскопічним контролем в лікуванні при больовому синдромі попереково-крижового відділу хребта при дегенеративно-дистрофічному його ураженні. Об’єкт і методи дослідження. Проведено ретроспективний аналіз результатів лікування 92 пацієнтів (45 чоловіків, 47 жінок) віком 52±4 роки зі скаргами на біль у попереково-крижовому відділі хребта на тлі дегенеративно-дистрофічних захворювань хребта, яким проведена КЕБ: 51 пацієнт із протрузіями або грижами міжхребцевих дисків (1-ша група) та 41 пацієнт із поперековим спінальним стенозом (2-га група). Період спостереження — не менше 3 міс після процедури. Оцінку результатів лікування проводили за візуальною аналоговою шкалою (ВАШ), індексом оцінки якості життя Роланда — Морріса та індексом непрацездатності Освестрі (Oswestry Disability Index — ODI). Результати. Завдяки КЕБ позитивних результатів вдалося досягти у 54% пацієнтів із протрузіями або грижами міжхребцевих дисків та у 49% пацієнтів зі стенозом. Регрес больового синдрому за ВАШ корелював із поліпшенням якості життя за даними опитувальників Роланда — Морріса та ODI на всіх етапах спостереження (rcan=0,82–0,91–0,93–0,94; p<0,05). Висновки. КЕБ — ефективний метод лікування при больовому синдромі попереково-крижового відділу хребта при грижах і протрузіях міжхребцевих дисків, а також при поперековому спінальному стенозі протягом 3 міс після проведення процедур.
Ключові слова: біль в ділянці попереково-крижового відділу хребта, каудальна епідуральна блокада.
Адрес для переписки:
Фищенко Яков Витальевич
01601, Киев, ул. Бульварно-Кудрявская, 27
ГУ «Институт травматологии и ортопедии НАМН Украины», отделение хирургии позвоночника
E-mail: [email protected]
Получено 05.04.2019





