Атопічний дерматит (АД ) — одна з атопічних хвороб, до яких також належать алергічний риніт, алергічна бронхіальна астма, алергічний кон’юнктивіт та деякі алергічні захворювання шлунково-кишкового тракту.
Причини захворювання мають комплексну природу і до кінця не з’ясовані. Окрім генетичної детермінованості, широкий спектр факторів зовнішнього середовища може бути причиною виникнення захворювання та погіршувати його перебіг, серед них — сенсибілізація до пилкових, побутових, харчових, інфекційних та інших алергенів. Особливу роль виконують інфекційні алергени — ентеротоксини стафілококів, стрептококів та ексфоліантні токсини. У сучасних умовах набувають значення медикаментозні чинники, засоби по догляду за шкірою, побутова хімія. Важливий вплив на імунорегуляторні процеси у шкірі має стресовий фактор із дисбалансом у вегетативній нервовій системі й подальшим збільшенням виробництва медіаторів різними запальними клітинами, включаючи еозинофіли. Сприятливим фоном для його розвитку є також ендогенні фактори, зокрема порушення центральної нервової регуляції, дисфункції метаболізму та шлунково-кишкового тракту.
Діагностика атопічного дерматиту
Пацієнти проходять обстеження за направленням сімейного лікаря/дільничного педіатра чи за самозверненням.
Пацієнтам, у яких за результатами обстеження встановлено АД, проводять спеціальне лікування.
Діагноз АД встановлюють при наданні вторинної (спеціалізованої) медичної допомоги. Для встановлення діагнозу АД використовують єдиний діагностичний алгоритм, що включає чотири послідовні етапи діагностики: оцінка симптомів та ознак → оцінка ступеня тяжкості АД → оцінка пускових факторів, супутніх (асоційованих) захворювань та факторів, що ускладнюють перебіг АД, → диференційний діагноз та діагноз.
Дії лікаря
1. Оцінка симптомів та ознак: критерії діагностики за Hanifin&Rajka слід використовувати для встановлення діагнозу АД.
2. Оцінка ступеня тяжкості АД: бальну оцінку за індексом застосовують у складі єдиного діагностичного алгоритму для визначення ступеня тяжкості АД у кожного окремого пацієнта, при цьому слід враховувати тривалість загострень/ремісій та відповідь на терапію.
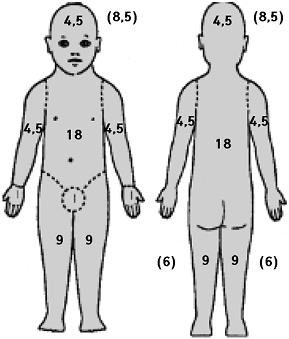
Бальна оцінка ступеня тяжкості атопічного дерматиту за індексом SCORAD
Полягає в оцінці ступеня тяжкості АД за трьома напрямками: розповсюдженість уражень (табл. 1, рис. 1), інтенсивність (вираженість) уражень та суб’єктивна оцінка пацієнтом свого стану. Одержані бали за кожною з ознак використовують у формулі для підрахунку індексу SCORAD (SCORing Atopic Dermatitis, шкала оцінки ступеня тяжкості АД) (табл. 2).
| Ділянка тіла | Діти віком ≤2 років | Діти віком >2 років і дорослі | ||
|---|---|---|---|---|
| Передня ділянка | Задня ділянка |
Передня ділянка | Задня ділянка |
|
| Голова | 8,5 | 8,5 | 4,5 | 4,5 |
| Тулуб | 18 | 18 | 18 | 18 |
| Верхня кінцівка | 4,5 | 4,5 | 4,5 | 4,5 |
| Нижня кінцівка | 6 | 6 | 9 | 9 |
| Кисть | – | – | 1 | 1 |
| Зовнішні статеві органи | – | – | 1 | – |
| Ступінь тяжкості АД | SCORAD Index, балів | Тривалість загострень/ремісій | Відповідь на терапію |
|---|---|---|---|
| Легкий | <20 | 1–2 рази на рік, ремісія довготривала | Хороша |
| Середньотяжкий | 20–40 | До 3–4 разів на рік, ремісія <4 міс | Невиражений ефект |
| Тяжкий | >40 | Довготривалі загострення, ремісія <2 міс | Малоефективна |
Сукупна площа ураження — S (%).
Показник поширеності:
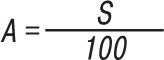
1. Оцінка інтенсивності (вираженості) уражень:
а) еритема (від 0 до 3 балів);
б) набряк/інтенсивність папул (від 0 до 3 балів);
в) лущення (від 0 до 3 балів);
г) екскоріації (від 0 до 3 балів);
д) ліхеніфікація (від 0 до 3 балів).
Показник інтенсивності:
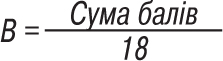
2. Оцінка свого стану пацієнтом:
a) свербіж (від 0 до 10 балів);
б) безсоння (від 0 до 10 балів).
Показник суб’єктивного стану:
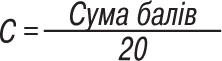
SCORAD Index = А/5 + 7 · В/2 + С.
3. Детальний збір алергологічного анамнезу.
4. Призначення ведення харчового щоденника.
5. Фізикальний огляд.
6. Специфічна прик-діагностика (в період ремісії).
7. Визначення специфічних та загального ІgЕ у сироватці крові та інших показників імунологічного статусу за призначенням алерголога.
8. Лабораторно-інструментальні методи дослідження та консультації спеціалістів за клінічними показаннями.
Диференційний діагноз під час вторинної (спеціалізованої) медичної допомоги:
- себорейний дерматит;
- екзема;
- червоний плескатий лишай;
- короста;
- іхтіоз;
- псоріаз;
- парапсоріаз;
- алергічний контактний дерматит;
- ентеропатичний акродерматит;
- кандидоз;
- герпетична інфекція 1–3-го та 6–7-го типу;
- скабієс;
- Т-клітинна лімфома шкіри;
- первинні імунодефіцити (синдром Джоба, хронічний шкірно-слизовий кандидоз тощо).
Лікування при атопічному дерматиті
Спеціальне лікування пацієнтів із АД здійснюють виключно при наданні вторинної (спеціалізованої) медичної допомоги. Лікування хворих на АД проводять згідно з алгоритмом лікування залежно від ступеня тяжкості.
Основними завданнями лікування АД є усунення або зменшення вираженості запальних проявів на шкірі та свербіння, відновлення структури і функції шкіри, запобігання розвитку тяжких форм захворювання та лікування супутніх захворювань, які обтяжують перебіг АД.
Пацієнтам з АД, в яких виявлено сенсибілізацію до харчових, пилкових, побутових, епідермальних, бактеріальних та грибкових алергенів проводять алергенспецифічну імунотерапію (АСІТ).
Дії лікаря
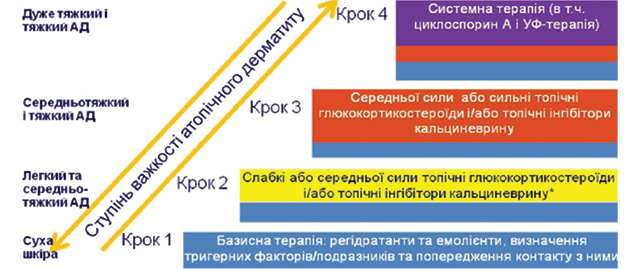
1. Лікування пацієнтів з АД виконує та коригує лікар-дерматовенеролог/дерматовенеролог дитячий та лікар-алерголог/алерголог дитячий. Лікування призначають залежно від ступеня тяжкості перебігу АД відповідно до алгоритму лікування (табл. 3, 4, рис. 2).
| Група препаратів | Особливості застосування при АД | Обґрунтування призначення |
|---|---|---|
| Місцеве медикаментозне лікування | ||
| Топічні глюкокортикостероїди (ТГКС) | ТГКС розглядають як найсильніші протизапальні агенти, за допомогою яких контролюють рецидиви АД. Дія ТГКС при АД має комплексний характер і забезпечує одночасний вплив на різні ланки патогенезу. Перевагу віддаютьТГКС останнього покоління з високим профілем безпеки.
Пацієнти, яким призначають ТГКС, мають перебувати під спостереженням дерматовенеролога/алерголога для належної оцінки ефективності терапії та вчасного виявлення ранніх побічних ефектів. ТГКС застосовують 1–2 рази на добу. Тривалість курсу лікування у дітей не має перевищувати 4 тиж, у дорослих — 12 тиж та залежить від вибраного ТГКС (застосування дуже сильних ТГКС курсом понад 4 тиж — неприпустиме) |
Перевагу слід віддати помірно сильним (алклометазон) та сильним ТГКС (флютиказон, мометазону фуроат, метилпреднізолон, гідрокортизон, преднікарбат) останнього покоління. Профіль безпеки цих ТГКС дозволяє рекомендувати їх для місцевого лікування АД у дітей та дорослих із можливістю нанесення на різні ділянки шкіри, в тому числі на обличчя та інтертригінозні ділянки.
Засоби місцевої терапії необхідно застосовувати диференційовано — залежно від локалізації, гостроти та динаміки запального процесу на шкірі |
| Топічні інгібітори кальциневрину (ТІК) | У дітей та дорослих з АД довготривала проактивна терапія ТІК (від декількох місяців до року) дозволяє значно покращити перебіг захворювання, досягти ремісії без погіршення профілю безпеки та переносимості.
Застосовують 2–3 рази на добу. Тривалість курсу 1 рік та більше з обов’язковим моніторингом стану пацієнта |
Місцеве лікування пімекролімусом рекомендують для контролю АД з легким та середньотяжким перебігом, а такролімусом — для контролю середньотяжкого і тяжкого АД |
| Топічні антибактеріальні засоби (АБ) | Колонізація шкіри пацієнтів з АД S. aureus та іншими патогенними мікроорганізмами відіграє провідну роль у виникненні рецидивів захворювання, асоційована з тяжким його перебігом та зумовлює рефрактерність АД до терапії ТГКС.
Застосовують 2–3 рази на добу. Тривалість курсу не має перевищувати 10–14 днів |
Для лікування вторинних мікробних уражень шкіри у пацієнтів з АД слід застосовувати різні групи антимікробних топічних засобів: топічні антисептики, топічні антибіотики та фіксовані комбінації антимікробних (антибактеріальних, антисептичних, протигрибкових) засобів із ТГКС |
| Препарати з пом’якшувальною та захисною дією (емолієнти) | Є основними засобами базисної терапії АД, які відновлюють гідроліпідний баланс шкіри, створюючи необхідні умови для лікувального ефекту ТГКС.
Застосовують 2–3 рази на добу в кількості 150–200 г/тиж у дітей та 500 г/тиж — у дорослих |
Пацієнти із АД мають лікуватись із застосуванням емолієнтів. Можна використовувати різні форми емолієнтів залежно від віку пацієнтів, стану шкіри та клінічних проявів дерматозу.
Підбір того чи іншого емолієнту має здійснюватися залежно від стану шкіри пацієнта, переносимості того чи іншого засобу, погодних та кліматичних умов, розпорядку дня, звичок та інших обставин |
| Системне лікування | ||
| Антигістамінні засоби | Місце антигістамінних засобів у терапії АД – це короткотривалий контроль рецидивів у поєднанні з іншими видами лікування | Короткий курс седативних антигістамінних препаратів ефективний при порушенні сну внаслідок свербежу.
Неседативні антигістамінні препарати не рекомендуються для стандартної терапії при АД за відсутності кропив’янки чи інших атопічних проявів, таких як ринокон’юнктивіт |
| Системні глюкокортикоїди | Короткий курс (1–2 тиж) застосування системних глюкокортикостероїдів має суттєві переваги над тривалою терапією з огляду на притаманні для неї побічні ефекти метаболічного та імунного характеру | Короткий курс пероральних глюкокортикостероїдів може бути застосований у пацієнтів із вираженим запаленням, у яких не спостерігалося належного ефекту від інтенсивної терапії місцевими засобами і в яких перебіг АД суттєво впливає на якість життя |
| Цитостатичні засоби | У разі призначення слід намагатися застосовувати якомога нижчі дози 2,5мг/кг/добу циклоспорину А якомога коротшим курсом (1–2 тиж) | Ефективність циклоспорину А при АД підтверджена клінічно, водночас висока частота побічних ефектів та вірогідність рецидиву після відміни обмежують застосування цього лікарського засобу |
| Системна антибактеріальна терапія | Системне застосування антибіотиків показане у разі ускладнення АД поширеною чи глибокою вторинною бактеріальною інфекцією, яка найчастіше асоціюється з метицилінчутливими штамами S. aureus | У ході призначення системної антибіотикотерапії для пацієнтів із АД слід керуватися загальними принципами з урахуванням можливої сенсибілізації до того чи іншого антибактеріального засобу |
| АСІТ | У разі виявлення підвищених специфічних IgE призначають АСІТ стандартизованим екстрактом алергену протягом 3–5 років із відповідним лабораторним моніторингом | АСІТ — єдиний етіотропний метод лікування АД до конкретного алергену, що дозволяє повністю вилікувати пацієнта чи досягти стійкої ремісії захворювання |
| Плазмаферез | 1–2 рази на рік | При тяжкому перебігу АД |
| Клас ТГКС | Міжнародні непатентовані назви |
|---|---|
| Дуже сильні (ІV) | Клобетазол |
| Сильні (ІІІ) | Бетаметазон
Метилпреднізолону ацепонат Мометазон Преднікарбат Флуоцинолону ацетонід Флуцинонід Флютиказон |
| Помірно сильні (ІІ) | Алклометазон
Гідрокортизону бутират Дексаметазон Тріамцинолон |
| Слабкі (І) | Преднізолон
Гідрокортизон Метилпреднізолон |
2. Результати динамічного спостереження за станом хворого вносять до відповідної документації (карта стаціонарного хворого № 003/о), амбулаторна картка № 025/о).
Подальше спостереження, включаючи диспансеризацію
Пацієнт після спеціального лікування перебуває на обліку в лікаря-дерматовенеролога/дерматовенеролога дитячого чи у лікаря-алерголога/алерголога дитячого (з IgE-залежним АД і який отримує АСІТ), які ведуть необхідну медичну документацію та сприяють виконанню пацієнтом призначень суміжних спеціалістів.
Пацієнту після спеціального лікування під час диспансерного спостереження надають лікування супутніх захворювань, за необхідності пацієнта направляють на третинний рівень (високоспеціалізованої) медичної допомоги.
Обґрунтування
Догляд за шкірою, елімінаційний режим та елімінаційна дієта знижують частоту рецидивів захворювання. Своєчасне лікування загострень АД у спеціалізованих закладах дозволяє досягти швидкої ремісії.
Дії лікаря
1. Забезпечити записи в Медичній карті амбулаторного хворого (форма № 025/о) та моніторинг дотримання плану диспансеризації.
2. Погодити Інформовану добровільну згоду пацієнта на обробку персональних даних (Вкладний листок до облікової форми № 025/о).
3. Надавати рекомендації щодо догляду за шкірою, способу життя, режиму харчування та фізичних навантажень.
Використана література
- Міністерство охорони здоров’я України (2016) Наказ МОЗ України від 04.07.2016 р. № 670 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при атопічному дерматиті».





