внутрішніх хвороб Вінницького національного медичного університету імені М.І. Пирогова
Актуальність проблеми
За визначенням узгоджувального документа GOLD (Global Initiative for Chronic Obstructive Lung Diseases) 2011 р., хронічне обструктивне захворювання легень (ХОЗЛ) — поширене захворювання, якому можна запобігти та лікувати його, що характеризується стійким, зазвичай прогресуючим, обмеженням прохідності дихальних шляхів та асоціюється із підвищеною хронічною запальною відповіддю дихальних шляхів і легень на вплив шкідливих часток і газів.
На сьогодні ХОЗЛ є однією з найбільших проблем охорони здоров’я в усьому світі. ХОЗЛ діагностують у 8–22% людей віком ≥40 років, переважно у чоловіків-курців. Тютюнопаління (в тому числі пасивне) — найчастіший фактор ризику розвитку захворювання, важливу роль також відіграють забруднення повітря відходами виробництва, професійні чинники (вплив промислового пилу, хімікатів, кухонного диму та диму від згоряння палива). Частка ХОЗЛ (як однієї з провідних причин смертності) постійно збільшується внаслідок тривалого впливу факторів ризику і старіння населення. Так, очікується, що до 2020 р. ця патологія з 12-го місця найпоширеніших у світі захворювань переміститься на 5-те, як причина смертності — з 6-го підніметься на 3-тє, а за соціально-економічними збитками займе 5-те місце. За даними Всесвітньої організації охорони здоров’я, ХОЗЛ забирає в 2 рази більше життів, ніж рак легені, і щорічно в усьому світі від цієї патології помирають 10 млн курців.
На думку експертів Європейського респіраторного товариства (European Respiratory Society), 9–30% пацієнтів із ХОЗЛ не підозрюють про наявність у них захворювання. Діагноз ХОЗЛ зазвичай не встановлюють до розвитку клінічно виражених стадій: лише 25% випадків діагностують своєчасно, а більшість хворих із діагностованим ХОЗЛ не отримують адекватної терапії.
Встановлення клінічного діагнозу
Єдиного тесту для діагностики ХОЗЛ не існує; діагноз встановлюють на підставі клінічної оцінки з урахуванням даних анамнезу, фізикального обстеження та підтвердження наявності бронхообструкції за допомогою спірометрії.
До симптомів ХОЗЛ належать:
- хронічний кашель, який може бути періодичним або щодня, часто наявний протягом усього дня, іноді — лише вночі;
- хронічне виділення мокроти (вважають, що хронічне виділення мокроти в будь-якому разі може свідчити про ХОЗЛ);
- задишка, яка прогресує (з часом погіршується), персистує (наявна щодня), погіршується при навантаженні та респіраторних інфекціях.
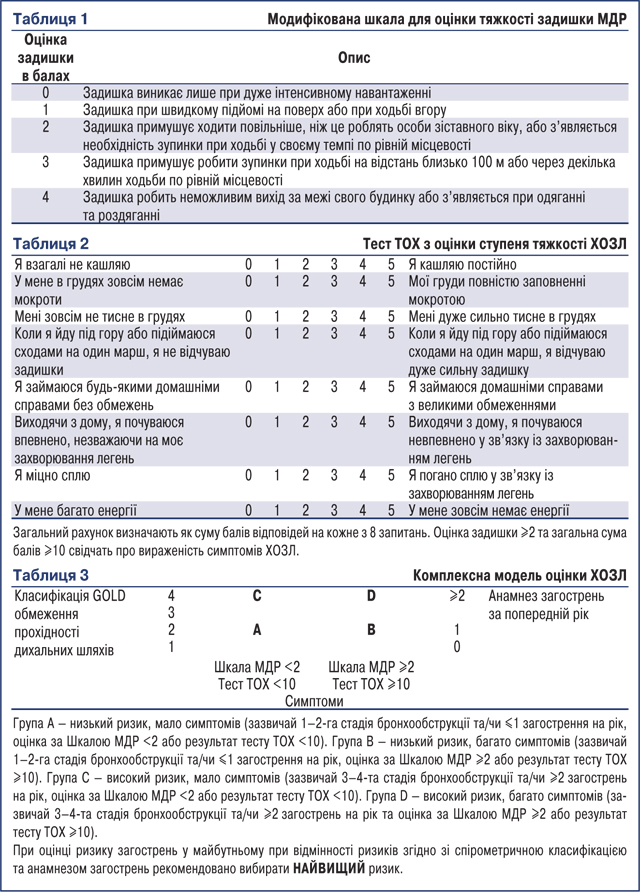
Для оцінки симптомів ХОЗЛ застосовують Модифіковану шкалу для оцінки тяжкості задишки Медичної дослідної ради (МДР) (табл. 1) та Тест ТОХ з оцінки ступеня тяжкості ХОЗЛ, який ширше відображає вплив захворювання на повсякденну активність пацієнта та його самопочуття (табл. 2).
У пацієнтів можна відзначити емфізематозну грудну клітку, хрипи, ослаблене дихання, видих крізь зімкнені губи, використання допоміжних м’язів під час дихання, парадоксальний рух нижніх ребер, зменшення кістково-стернальної відстані та меж серцевої тупості, периферичні набряки, ціаноз шкіри, вибухання яремних вен, кахексію. Проте патологічні фізикальні ознаки при ХОЗЛ можуть бути відсутніми, а окремі клінічні ознаки — малоінформативними, тому діагноз має базуватися на даних спірометрії, що констатує наявність порушення бронхіальної прохідності за обструктивним типом і є золотим стандартом діагностики, оцінки тяжкості й контролю перебігу ХОЗЛ.
Безпосереднє діагностичне значення мають:
- співвідношення ОФВ1/ФЖЄЛ <0,7 (70% належного) після застосування бронхолітичного препарату (сальбутамол 400 мкг), що свідчить про наявність бронхообструкції та верифікує діагноз ХОЗЛ;
- ОФВ1 <80% належного після застосування бронхолітичного препарату, що свідчить про тяжкість бронхообструкції (полягає в основі спірометричної класифікації ступеня тяжкості бронхообструктивних порушень).
Усі лікарі, які обстежують пацієнтів із ХОЗЛ, повинні мати доступ до спірометрії і бути компетентними в інтерпретації її результатів.
GOLD (2008) класифікує ступінь бронхообструкції при ХОЗЛ так:
- легка (стадія 1) — ОФВ1/ФЖЄЛ <0,7 після застосування бронхолітичного препарату, ОФВ1 ≥80% належного;
- помірна (стадія 2) — ОФВ1/ФЖЄЛ <0,7 після застосування бронхолітичного препарату, ОФВ1 50–79% належного;
- тяжка (стадія 3) — ОФВ1/ФЖЄЛ <0,7 після застосування бронхолітичного препарату, ОФВ1 30–49% належного;
- дуже тяжка (стадія 4) — ОФВ1/ФЖЄЛ <0,7 після застосування бронхолітичного препарату, ОФВ1 <29% належного (або ОФВ1 <50% з наявністю дихальної недостатності).
Рентгенографія грудної клітки не є обов’язковим дослідженням, що підтверджує діагноз ХОЗЛ, і рекомендована для виключення інших захворювань органів дихання з метою диференційної діагностики (нагадаємо, що схожі з ХОЗЛ симптоми мають такі захворювання, як: бронхіальна астма, бронхоектатична хвороба, серцева недостатність, карцинома бронха, рідше — фіброзуючий бронхіоліт, бронхолегенева дисплазія, туберкульоз). Проведення спірометричного тесту на зворотність бронхообструкції як частини діагностичного процесу або початкової стратегії терапії бронходилататорами чи кортикостероїдами, більшості пацієнтів також не потрібне.
Комплексну модель оцінки впливу ХОЗЛ на хворого, що включає визначення ризику розвитку несприятливих подій (виникнення загострень у майбутньому, госпіталізація, смерть внаслідок ХОЗЛ), представлено в табл. 3.
1. «Хронічне обструктивне захворювання легені, тяжкий перебіг, група С, інфекційне загострення. Легенева недостатність ІІ ступеня. Вентиляційні порушення III ступеня. J44.3».
2. «Хронічне обструктивне захворювання легені, середньотяжкий перебіг, група В. Легенева недостатність І ступеня. Вентиляційні порушення II ступеня. J44.3».
Лікування при ХОЗЛ
Одним із найважливіших втручань при ХОЗЛ є припинення куріння. Це уповільнює рівень зниження ОФВ1, що приводить до уповільнення прогресування симптомів та підвищення виживаності пацієнтів. Фармакологічне лікування спрямоване на зменшення вираженості симптомів, частоти і тяжкості загострень, покращення статусу здоров’я та переносимості фізичних навантажень.
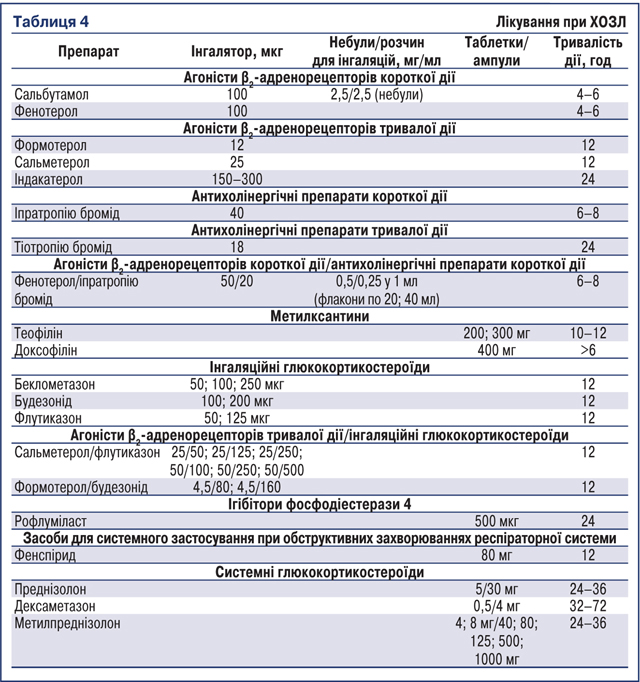
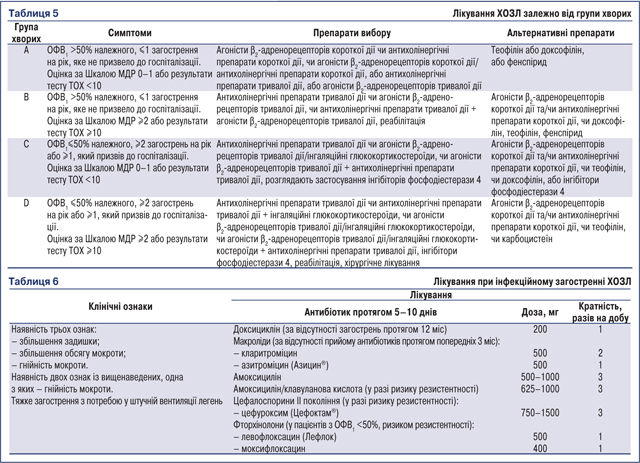
Класи препаратів, що застосовують у лікуванні ХОЗЛ, представлено в табл. 4, препарати вибору та альтернативні препарати залежно від групи хворих — у табл. 5.
Тактика при загостренні
Загострення ХОЗЛ проявляється погіршенням у хворого респіраторних симптомів, яке виходить за межі повсякденної варіабельності та потребує змін у лікуванні.
Клінічними ознаками загострення ХОЗЛ легкого/помірного ступеня є:
- посилення задишки;
- поява гнійної мокроти;
- збільшення кількості мокроти;
- посилення кашлю та хрипів;
- відчуття стиснення в грудях;
- зниження фізичної активності;
- поява набряків.
При загостренні ХОЗЛ легкого/помірного ступеня показане лікування в амбулаторних умовах. Застосовують оксигенотерапію. Підвищення дози бронхолітичних препаратів короткої дії здійснюють через спейсер (2–4 вдохи кожні 20 хв протягом 1 год, до 10 вприскувань) або небулізацію сальбутамолу по ½–1 небули протягом 10–30 хв, або беродуалу (розчин для інгаляцій) по 20–50 крапель після розбавлення фізіологічним розчином до об’єму 3–4 мл кожні 6–8 год. У разі неефективності показана небулізація флютиказону 1–2 мг, будезоніду 1–2 мг 2 рази на добу та/чи преднізолон 30 мг/добу перорально чи парентерально протягом 7–14 днів. Оцінку ефективності лікування проводять кожні 1–2 год.
Клінічними ознаками тяжкого загострення ХОЗЛ є:
- виражена задишка;
- тахіпное;
- дихання з витягнутими губами;
- використання при диханні допоміжних м’язів;
- парадоксальні рухи грудної стінки;
- критичне збудження чи порушення ментального статусу;
- погіршення чи поява центрального ціанозу;
- наростання периферичних набряків;
- тяжкі супутні захворювання;
- сатурація киснем артеріальної крові <90%;
- зміни на рентгенограмі органів грудної клітки.
При тяжкому загостренні ХОЗЛ показане лікування в умовах стаціонару. Показаннями до госпіталізації є відсутність можливості лікування в амбулаторних умовах, наявність і прогресування зазначених симптомів. При встановленні зв’язку загострення ХОЗЛ з інфекційним фактором, а саме інфікуванням бактеріальними агентами (Haemophilus influenzae, Streptococcus pneumoniae, Pseudomonas aeruginosa, Moraxella catarrhalis, атипова флора), слід застосувати антибактеріальні препарати (табл. 6). Загостренню ХОЗЛ можна запобігти, якщо припинити тютюнопаління, провести протигрипозну та протипневмококову вакцинацію, застосовувати сучасні методи і техніки терапії. Пацієнтів також потрібно налаштовувати на підтримку фізичної активності, обговорювати з ними можливу тривожність, депресію, соціальні проблеми.
Список рекомендованої літератури
-
- Міністерство охорони здоров’я України (2013) Наказ Міністерства охорони здоров’я України від 27.06.2013 р. № 555 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при хронічному обструктивному захворюванні легень» (http://www.moz.gov.ua/ua/portal/dn_20130627_0555.html).
- GOLD (2008) Global Initiative for Chronic Obstructive Lung Diseases, Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease (http://www.goldcopd.org/).
- GOLD (2012) Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. А.С. Белевский (пер.). Российское респираторное общество, Москва, 80 с.
- Quanjer P.H., Tammeling G.J., Cotes J.E. et al. (1993) Lung volumes and forced ventilatory flows. Report Working Party Standardization of Lung Function Tests, European Community for Steel and Coal. Official Statement of the European Respiratory Society. Eur. Respir. J. Suppl., 16: 5–40.
Одержано 25.08.2016