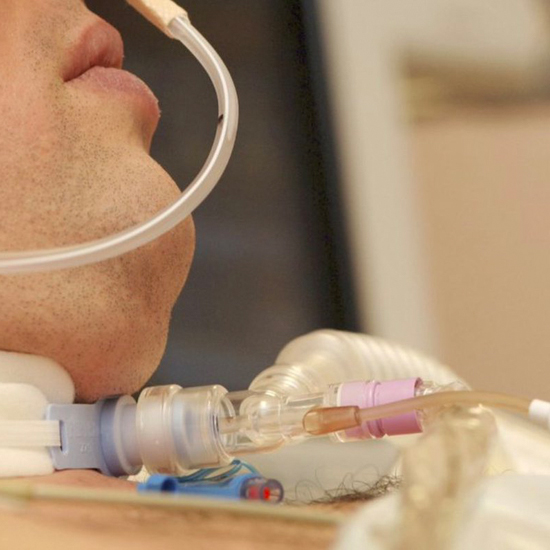
 У глобальній охороні здоров’я спостерігається безпрецедентне збільшення кількості критично хворих на COVID-19, які потребують штучної вентиляції легень (ШВЛ). Необхідність відносно тривалих періодів вентиляції автоматично переводить хворих, які вижили, до групи осіб, яким показане проведення трахеостомії, що передбачає максимальне залучення і без того обмежених медичних ресурсів. Наразі існують суперечливі рекомендації щодо показань, періодів проведення, ефективності трахеостомії та подальшого ведення пацієнтів. Брендан МакГрат із Манчестерського університету у Великій Британії з колегами зібрав міжнародну робочу групу лікарів із відповідним досвідом у галузі трахеостомії. Дослідники також провели пошук літератури та онлайн-звітів щодо досліджень, які безпосередньо стосуються принципів проведення трахеостомії у період пандемії COVID-19. Таким чином, їм вдалося створити узгоджені рекомендації з проведення та управління трахеостомією.
У глобальній охороні здоров’я спостерігається безпрецедентне збільшення кількості критично хворих на COVID-19, які потребують штучної вентиляції легень (ШВЛ). Необхідність відносно тривалих періодів вентиляції автоматично переводить хворих, які вижили, до групи осіб, яким показане проведення трахеостомії, що передбачає максимальне залучення і без того обмежених медичних ресурсів. Наразі існують суперечливі рекомендації щодо показань, періодів проведення, ефективності трахеостомії та подальшого ведення пацієнтів. Брендан МакГрат із Манчестерського університету у Великій Британії з колегами зібрав міжнародну робочу групу лікарів із відповідним досвідом у галузі трахеостомії. Дослідники також провели пошук літератури та онлайн-звітів щодо досліджень, які безпосередньо стосуються принципів проведення трахеостомії у період пандемії COVID-19. Таким чином, їм вдалося створити узгоджені рекомендації з проведення та управління трахеостомією.
Трахеостомія є поширеною медичною процедурою, яка виконується серед критично хворих, які потребують тривалого періоду ШВЛ. Застосування цієї маніпуляції може полегшити «відлучення» пацієнта від вентиляції та потенційно підвищити доступність лікарняних ліжок у відділенні інтенсивної терапії (ВІТ). Водночас трахеостомія є процедурою, протягом якої відбувається утворення аерозолів. Тому працівники охорони здоров’я піддаються певному ризику зараження під час проведення маніпуляції та протягом подальшого догляду за хворими навіть за умови застосування відповідних засобів індивідуального захисту. Процедури, протягом яких генеруються аерозолі, були визначені основними причинами інфікування під час спалаху атипової пневмонії у 2003 р., причому такі випадки зафіксовані у лікарнях Гонконгу, Китаю та Канади. Систематичний огляд, в якому порівнювалися працівники охорони здоров’я, які виконували аерозольгенераційну процедуру (1-а група), із групою тих, хто не проводив цієї процедури (2-а група) протягом спалаху атипової пневмонії у 2003 р., виявив підвищений ризик інфікування у 1-й групі, учасники якої проводили інтубацію трахеї та трахеостомію, порівняно з 2-ю групою, яка проводила неінвазивну вентиляцію легень.
Відбір пацієнтів для проведення трахеостомії
Автори дослідження розглядали роль трахеостомії у критичних станах і за наявності дихальної недостатності. Приблизно 8–13% пацієнтам, які поступили до сучасних ВІТ, було показане проведення трахеостомії. Основним показанням до проведення трахеостомії є необхідність респіраторної підтримки хворих, які перебувають на тривалій ШВЛ. Трахеостомія також показана при фактичній або загрозливій обструкції дихальних шляхів, набряку гортані (що може бути новою ознакою COVID-19), при ранній невиправданій екстубації у пацієнтів зі слабкими дихальними екскурсіями грудної клітки, слабким кашльовим рефлексом на фоні надмірної кількості мокротиння у трахеобронхіальному дереві та медикаментозної депресії дихального центру, а також комбінації вищенаведених факторів. Зазначимо, що трахеостомія у контексті критичних станів не завжди відповідає інтересам пацієнтів. Серед пацієнтів без COVID-19, у яких проводилася процедура трахеостомії після тривалого періоду ШВЛ, щонайменше половина не виживала протягом більше 1 року. Так само доцільність проведення трахеостомії у пацієнтів, позитивних на SARS-CoV-2, досить суперечлива.
Терміни трахеостомії
Поза контекстом пандемії COVID-19 досі точаться суперечки щодо термінів виконання трахеостомії. Хоча деякі керівні принципи підтримують ранню трахеостомію в окремих групах пацієнтів (наприклад, у пацієнтів із черепно-мозковими травмами), все одно більшість трахеостомій проводиться в індивідуальному порядку. Надалі представлено рекомендації щодо випадків проведення ранньої та відстроченої трахеостомії.

Проведення трахеостомії показане для групи пацієнтів, які проходять реабілітаційний період після одужання від COVID-19-асоційованої пневмонії. Водночас, процедура не показана для проведення у пацієнтів, які все ще потребують надання високих фракцій кисню, що вдихається (FiO2). Базуючись на серії клінічних випадків та експертній думці, автори дослідження пропонують відкласти проведення трахеостомії як мінімум до 10-го дня ШВЛ і розглядати лише тоді, коли у пацієнтів з’являються ознаки покращення клінічного стану.
Оптимальна процедура проведення трахеостомії
Протягом виконання трахеостомії дослідники пропонують застосовувати посилені засоби індивідуального захисту (ЗІЗ), починаючи від захисної маски, закінчуючи респіраторами із функцією очищення повітря (PAPR). Автори пропонують використовувати PAPR, одноразові хірургічні халати із водовідштовхувальними властивостями та рукавички. Якщо PAPR недоступний, пропонується застосовувати фільтрувальну медичну маску FFP3 або респіратор N95 із додатковим рідинним екраном. Техніка виконання трахеостомії визначається досвідом лікаря та ресурсами відділення. Метод транскутанної трахеостомії пов’язаний із вищим ризиком утворення аерозолів порівняно із хірургічними підходами.
Опитування лікарів під час спалаху атипової пневмонії продемонструвало, що лікарі частіше проводили хірургічну трахеостомію. Але наразі метод транскутанної трахеостомії удосконалений, тому визначити перевагу одного методу над іншим неможливо. Який би метод не використовувся, вибір ендотрахеальних трубок та ретельне оцінювання положення трубки після встановлення мають важливе значення для мінімізації ризику подальшого її зміщення, особливо у пацієнтів із ожирінням. Також автори пропонують збереження безкровного поля, мінімальне застосування діатермії та використання евакуатора диму при виконанні відкритого хірургічного доступу.
Нервово-м’язові блокатори усувають рухомість пацієнта та кашель, але у тих, хто перебуває у критичному стані, може виникати тахіфілаксія у відповідь на застосування цих препаратів. Саме тому нервово-м’язовий моніторинг повинен бути корисним для введення пацієнтів до раціонального паралічу під час виконання трахеостомії. Призупинення вентиляції протягом введення ендотрахеальної трубки буде мінімізувати поширення аерозолів. Додаткові маневри, такі як розміщення надутої манжети ендотрахеальної трубки значно нижче місця трахеостомії, можуть мінімізувати тривалість апное. Оскільки апное може викликати швидку та суттєву гіпоксію у пацієнтів, які знаходяться у критичному стані та залежать від апарата ШВЛ, автори дослідження пропонують проводити попередню оксигенацію із подальшим спостереженням апное у ВІТ із FiO 1,0 та позитивним тиском у кінцевій фазі видиху (ПТКВ)= смH2O.
Оптимальне ведення пацієнтів після проведення трахеостомії
Пацієнтів повинні перебувати під наглядом досвідченого персоналу. Ключові приниципи містять раннє виявлення погіршення стану та своєчасне реагування на виникнення надзвичайних ситуацій. Втручання у дихальні шляхи повинно плануватися заздалегідь, щоб можна було підготувати усі необхідні ЗІЗ. Наголошується, що застосування ЗІЗ лікарями є пріоритетом навіть в умовах надзвичайних станів. Манжети інтубаційних трубок повинні залишатися накачаними, а тиск — перевірятися кожні 12 год та підтримуватися на рівні 20–30 смH2O. Слід уникати використання трубок із манжетами, заповненими водою, та проводити контрольні тести на витік (задля запобігання аерозолізації), якщо персонал не забезпечений повним комплектом ЗІЗ. Оптимально заміна трубки повина бути відкладена доти, доки пацієнти не будуть вважатися «неінфекційними».
Зволоження та застосування одноразових внутрішніх канюль є загальними стратегіями для захисту закупорки трубок дихальними секретами. Рекомендовано застосовувати простий фільтр тепло- та вологообміну, який забезпечить достатнє зволоження та зашкодить утворенню аерозолів. Небулайзери здатні покращити виведення секрету, але потребують додаткової обробки вентиляційних контурів і можуть затопити фільтри.
Відлучення від ШВЛ зазвичай здійснюється шляхом поступового зниження підтримки тиску, періодів дефляції манжети, застосування стратегій вокалізації, заохочення до кашльового процесу та реабілітації ковтання. Аерозольгенераційний потенціал пацієнта із трахеостомією та здутою манжетою, який отримує підтримку вентилятора позитивного тиску, вірогідно, є аналогічним до такого у пацієнта, який отримує безперервний позитивний тиск у дихальних шляхах внаслідок неінвазивної вентиляції, хоча різні апарати створюють різні максимальні потоки.
Висновки
Отже, згідно з консенсусних рекомендацій, розроблених робочою групою, заснованих на експертній думці та опублікованих доказах, запропоновано дотримуватися таких рекомендацій.
Терміни трахеостомії
- запропоновано відкласти проведення трахеостомії як мінімум до 10-го дня ШВЛ і проводити тільки тоді, коли у пацієнтів з’являються ознаки покращення клінічного стану;
- рекомендований консервативний підхід до спроб екстубації, обмежений пацієнтами, у яких, згідно з прогнозами, є високі шанси на успіх.
Виконання трахеостомії
- запропоновано використовувати посилені ЗІЗ із потужними повітроочисними респіраторами, засобами захисту очей, одноразовими хірургічними халатами із водовідштовхувальними властивостями;
- запропоновано збереження безкровного операційного поля, мінімального використання діатермії та евакуатора диму при використанні відкритого хірургічного доступу протягом проведення трахеостомії;
- запропоноване проведення преоксигенації із подальшим дослідженням апное у ВІТ при FiO2 — 1,0 і ПКТВ — 5 смH2O до проведення трахеостомії.
Ведення пацієнтів після проведення трахеостомії
- запропоноване зниження частоти зміни внутрішньої канюлі (якщо вона використовується) і перевірки тиску на манжеті; такі рішення повинні прийматися індивідуально;
- запропоноване використання тепло- та вологообмінного фільтра для забезпечення зволоження;
- запропоноване використання масок та щитків пацієнтам, які проходять випробування на дефляцію манжет, щоб знизити ризик розпилювання аерозолів.
- McGrath B., Brenner M., Warrillow S. et al. (2020) Tracheostomy in the COVID-19 era: global and multidisciplinary guidance (https://www.thelancet.com/journals/lanres/article/PIIS2213-2600(20)30230-7).
Катерина Приходько-Дибська





