Менеджмент пацієнтів із цукровим діабетом 2-го типу в період пандемії COVID-19 потребує особливої уваги. Як відомо, у осіб із цукровим діабетом не спостерігається підвищеного ризику розвитку COVID-19 інфекції, але вони є вразливими до інфекції та особливо тяжкого перебігу COVID-19. Аналіз 72 тис. випадків захворювання на COVID-19 вказує на підвищення ризику смерті у 3 рази (2,3% у загальній популяції та 7,3% серед хворих на ЦД). Супутні стани, такі як кардіологічна патологія, хронічне захворювання нирок, похилий вік, підвищують ризик розвитку COVID-19.
Тактика менеджменту пацієнтів із цукровим діабетом (ЦД) 2-го типу у період епідемії COVID-19 включає:
- досягнення цільового рівня глікозильованого гемоглобіну (HbA1c) <7%;
- частий моніторинг рівня глюкози в крові;
- уникнення розвитку гіпоглікемічних станів;
- моніторинг рівня ацетону (кожні 4–6 год) при рівні глюкози >15 ммоль/л;
- стабілізацію коморбідних захворювань;
- підтримку достатнього водного балансу;
- правильне харчування та фізичні навантаження;
- самоізоляцію.
Основним правилом під час пандемії COVID-19 для осіб із ЦД є забезпечення запасу інсуліну та таблетованих препаратів мінімум на 1 міс, адже існує ризик відсутності препаратів у період карантинного режиму. Також необхідно своєчасно реагувати у разі виникнення потреби в зміні лікувальної тактики. Наприклад, якщо рівень глюкози в крові відхиляється від цільового, а рівень HbA1c становить >7%, необхідно зв’язатися з лікарем для корекції дози препарату або зміни тактики лікування. Слід пам’ятати, що величезна кількість хворих на ЦД в Україні знаходиться у стані декомпенсації, а в умовах епідемії ризики стають ще вищими. Так, майже 85% пацієнтів із ЦД знаходяться в зоні підвищеного ризику розвитку декомпенсації ЦД.
Рекомендації для хворих із ЦД у період епідемії COVID-19:
1. Якщо у пацієнта із ЦД наявні симптоми COVID-19 (лихоманка, сухий кашель, слабкість, міалгія), необхідно повідомити про це лікаря та отримати відповідні рекомендації щодо подальшого лікування. Перед спілкуванням з лікарем хворому необхідно підготувати інформацію про:
- показники рівнів глюкози та ацетону;
- об’єм спожитої рідини;
- наявні симптоми захворювання;
- запитання.
2. Хворий має бути ізольований на 14 днів або до моменту зникнення симптомів захворювання.
3. Більшість хворих мають легкий перебіг COVID-19, з яким можна самостійно впоратися.
Згідно з наказом Міністерства охорони здоров’я (МОЗ) України від 28.03.2020 р. № 722 «Організація надання медичної допомоги хворим на коронавірусну хворобу (COVID-19)» стаціонарне лікування має обов’язково надаватися:
- хворим з підозрою/підтвердженим COVID-19, які знаходяться у середньому/тяжкому стані, а також за наявних ознак пневмонії або дихальної недостатності;
- пацієнтам групи підвищеного ризику розвитку ускладнень (з тяжким перебігом артеріальної гіпертензії, декомпенсованим ЦД, імуносупресивними станами, хронічними захворюваннями дихальної та серцево-судинної систем, нирковою недостатністю та ін.), незалежно від тяжкості загального стану.
Критерії декомпенсації ЦД:
- показники глюкози вищі за цільові;
- часті інфекції;
- поліурія;
- спрага;
- діабетичний кетоацидоз;
- підвищення апетиту без збільшення маси тіла;
- зниження маси тіла;
- запах ацетону у повітрі, що видихається;
- ниркові розлади;
- симптоми з боку серцево-судинної системи;
- поколювання або оніміння кінцівок, тулуба.
Загрозливі симптоми COVID-19 для осіб із ЦД, які свідчать про необхідність термінової госпіталізації:
- утруднене дихання/задишка;
- персистуючий біль або відчуття стиснення у грудях;
- запаморочення;
- акроціаноз.
Усі вірусні захворювання, у тому числі і COVID-19, підвищують ризик розвитку діабетичного кетоацидозу через недостатню гідратацію або втрату рідини при надмірному потовиділенні або поліурії та внаслідок електролітного дисбалансу. При рівні глюкози >13 ммоль/л у двох послідовних вимірюваннях рекомендовано зробити тест на ацетон та звернутися до лікаря.
Рекомендації для хворих із ЦД у період епідемії COVID-19 включають:
- підтримку водного балансу;
- симптоматичне лікування парацетамолом та підтримувальну терапію (парові інгаляції);
- уникнення застосування пероральних антигіперглікемічних препаратів, які викликають зменшення об’єму рідини;
- інсулін як препарат вибору для контролю гіперглікемії у госпіталізованих пацієнтів;
- уникнення розвитку гіпоглікемічних станів, особливо у хворих, що отримують терапію на основі схеми гідрохлорохін/хлорохін.
До гіпоглікемічних препаратів, які можуть викликати небажані ефекти при COVID-19, відносять: метформін, який здатен викликати лактацидоз, агоністи рецепторів глюкагоноподібного пептиду-1 (арГПП-1), що викликають блювання, інгібітори натрійзалежного ко-транспортеру глюкози 2-го типу (іНЗКТГ-2) — зменшення об’єму рідини (поліурія, глюкозурія) і вплив на метаболізм жирів та піоглітазон.
В усіх сучасних рекомендаціях вказано, що під час менеджменту пацієнтів із ЦД у період епідемії COVID-19 необхідним є виконання трьох обов’язкових пунктів:
- досягнення глікемічного контролю (табл. 1);
Таблиця 1. Стратегія глікемічного контролю при ЦД 2-го типу та клінічні рекомендації
Глікемічний контроль Мінімізація гіпоглікемій Зниження маси тіла Досягнення рівня HbA1c <7% для більшості пацієнтів Індивідуальний цільовий рівень HbA1c має досягатися без розвитку виражених гіпоглікемій. Рекомендації Міжнародної групи з вивчення гіпоглікемій, 2017 р.:
- клінічно значущий рівень гіпоглікемії — глюкоза ≤54 мг/дл (3,0 ммоль/л),
- «тривожний» рівень глюкози — ≤70 мг/дл (3,9 ммоль/л)
Зниження маси тіла є необхідним в усіх пацієнтів з ожирінням - контроль рівня ліпідів;
- контроль артеріального тиску.
Якщо відсутній контроль хоча б одного із цих показників, неможливо говорити про контроль ЦД.
За останні роки значно розширився спектр гіпоглікемічних препаратів (рис. 1). Тож, під час здійснення вибору необхідно віддавати перевагу тим антигіперглікемічним препаратам, які є більш ефективними, безпечними, зручними та економічно доступними, що є особливо актуальним під час карантину.
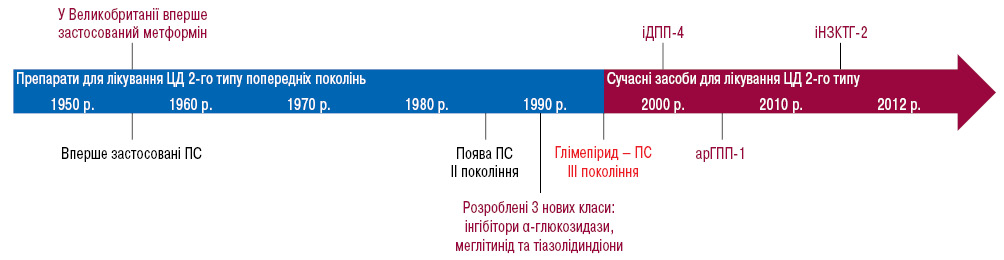
На сьогодні в усіх рекомендаціях стосовно менеджменту пацієнтів із ЦД 2-го типу метформін залишається препаратом вибору. Так, у стандартах медичної допомоги Американської діабетологічної асоціації (American Dental Association — ADA) 2020 р., метформін залишається препаратом 1-ої лінії терапії ЦД 2-го типу. ADA у своїх оновлених настановах продовжує рекомендувати метформін як кращий препарат для початку терапії ЦД 2-го типу. Його прийом рекомендовано продовжувати, поки препарат має гарну переносимість і відсутні протипоказання.
У рекомендаціях Європейського товариства кардіологів (European Society of Cardiology — ESC) та Європейського товариства атеросклерозу (European Atherosclerosis Society — EAS) рекомендовано призначати метформін пацієнтам, які не мають серцево-судинних захворювань (ССЗ), або хворим з помірним ризиком їх розвитку. У разі високого ризику або наявності ССЗ рекомендоване призначення іНЗКТГ-2 та арГПП-1. Згідно з оновленою версією, рекомендовано розглядати застосування іНЗКТГ-2 та арГПП-1 у пацієнтів із наявними атеросклеротичними ССЗ, серцевою недостатністю або хронічним захворюванням нирок, незалежно від рівня HbA1c.
Проблема сучасних рекомендацій у тому, що більшість пацієнтів не мають можливості приймати нові препарати, які прописані в зарубіжних рекомендаціях. Особливо гострим це питання видається, якщо врахувати фінансову спроможність пацієнтів. Тому головним завданням лікарів є підбір оптимальної терапії пацієнтам із ЦД 2-го типу для досягнення контролю захворювання. У вітчизняних рекомендаціях зазначено, що у разі відсутності досягнення контролю ЦД 2-го типу за допомогою монотерапії метформіном необхідно розглянути можливість інтенсифікації гіпоглікемічної терапії (рис. 2).

За даними UKPDS (United Kingdom Prospective Diabetes Study), 50% пацієнтів через 3 та 75% — через 9 років необхідна комбінована терапія. Дуже важливою в таких випадках є своєчасна інтенсифікація терапії, принцип якої полягає у визначенні рівня HbA1c кожні 3 міс і в разі необхідності здійснення інтенсифікації, тобто переведення пацієнта на двокомпонентну терапію (табл. 2). Кандидатами для проведення інтенсифікації терапії є пацієнти, які не досягли цільового рівня HbA1c <7% протягом 3-місячного періоду монотерапії.
Таблиця 2. Рекомендації з двокомпонентної терапії
| Двокомпонентна терапія | |||||
|---|---|---|---|---|---|
|
Метформін + ПС |
Метформін
+ тіазолидіндіони |
Метформін
+ іДПП-4 |
Метформін
+ арГПП-1 |
Метформін
+ іНЗКТГ-2 |
Метформін
+ базальний інсулін |
Рекомендації щодо застосування ПС у пацієнтів із ЦД 2-го типу (консенсус Міжнародної робочої групи, 2018 р.):
- сучасні препарати групи ПС (глімепірид, гліклазид) є ефективними і безпечними препаратами 2-ї лінії у неефективності монотерапії метформіном;
- сучасні препарати групи ПС (глімепірид, гліклазид) є ефективними і безпечними для ініціальної терапії в комбінації з метформіном при HbA1c ≥7,5%;
- сучасні препарати групи ПС (глімепірид, гліклазид) мають перевагу в порівнянні з більш ранніми представниками цієї групи за рахунок кращого профілю безпеки;
- сучасні препарати групи ПС можуть призначатися в поєднанні з усіма класами пероральних антигіперглікемічних препаратів, окрім глінідів;
- фіксовані комбінації з препаратами групи ПС знижують вартість терапії, підвищують зручність і прихильність пацієнтів до терапії.
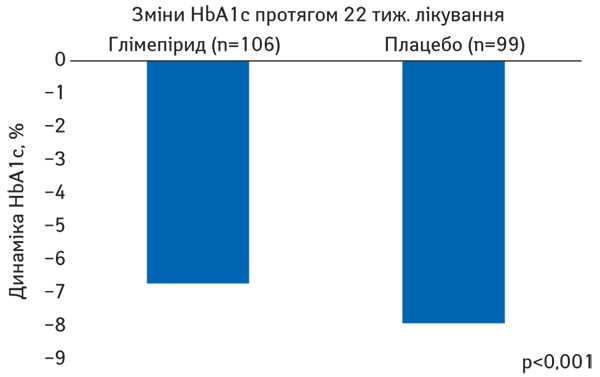
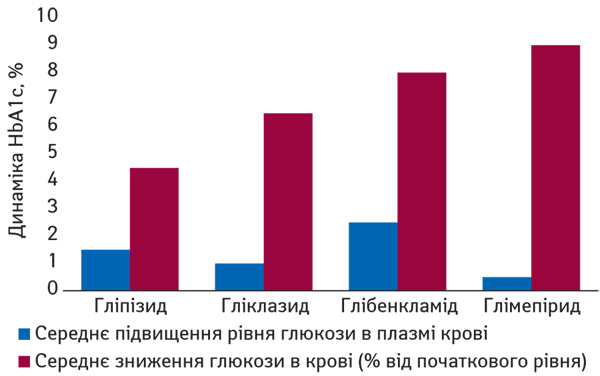
На сьогодні сучасним, ефективним, безпечним та доступним препаратом з групи ПС є глімепірид, який має доведений механізм подвійної дії, тобто стимулює секрецію інсуліну та зменшує інсулінорезистетність. У дослідженні D.S. Schade та співавторів (1998) тривалістю 22 тиж продемонстровано, що глімепірид знижує рівень HbA1c у крові на 2,4% порівняно з плацебо (рис. 3). В іншому дослідженні G. Muller та співавторів (1995) продемонстровано, що глімепірид викликає зниження рівня глюкози в крові при значно нижчому виділенні інсуліну порівняно з іншими антигіперглікемічними препаратами групи ПС та забезпечує ефективний глікемічний контроль у дозі 4 мг/добу в більшості пацієнтів із ЦД (рис. 4).
Клінічні випадки, коли монотерапія протипоказана:
- при рівні HbA1c ≥9% рекомендований перехід на подвійну терапію;
- при рівні HbA1c ≥10%, глюкози ≥16 ммоль/л або за наявності виражених клінічних проявів рекомендована комбінована ін’єкційна терапія з включенням інсуліну.
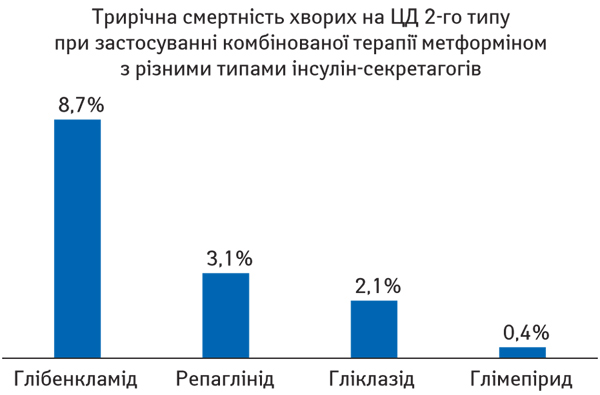
Дані клінічних досліджень демонструють, що ефективність та безпека комбінації метформіну з різними типами інсулін-секретагогів значно відрізняється. Так, у дослідженні M. Monami та співавторів (2006) продемонстровано, що під час застосування глімепіриду ризик фатальної події є нижчим у 20 разів порівняно з іншими препаратами цієї групи (глібенкламід, репаглінід, гліклазид) (рис. 5).
Ключова роль лікаря загальної практики у діагностиці та лікуванні пацієнтів із ЦД 2-го типу, згідно з наказом МОЗ України від 21.12.2012 р. № 1118 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при цукровому діабеті 2 типу», полягає у:
- виявленні ЦД 2-го типу серед пацієнтів груп ризику;
- призначенні препаратів групи бігуанідів та ПС;
- у разі недосягнення цільового рівня HbA1c протягом 6 міс — направленні пацієнта до ендокринолога;
- проведенні заходів з раннього виявлення ускладнень ЦД 2-го типу.
Список використаної літератури
- МОЗ України (2012) Наказ МОЗ України від 21.12.2012 р. № 1118 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при цукровому діабеті 2 типу» (dec.gov.ua/wp-content/uploads/images/dodatki/2012_1118/2012_1118_nakaz.pdf).
- Monami M., Luzzi C., Lamanna C. et al. (2006) Three-year mortality in diabetic patients treated with different combinations of insulin secretagogues and metformin. Diabetes Metab. Res. Rev., 22(6): 477–482. DOI: 10.1002/dmrr.642
- Müller G., Satoh Y., Geisen K. (1995) Extrapancreatic effects of sulfonylureas — a comparison between glimepiride and conventional sulfonylureas. Diabetes Res. Clin. Pract., 28 Suppl.: S115– S137. DOI: 10.1016/0168-8227(95)01089-v
- Schade D.S., Jovanovic L., Schneider J. (1998) A placebo-controlled, randomized study of glimepiride in patients with type 2 diabetes mellitus for whom diet therapy is unsuccessful. J. Clin. Pharmacol., 38(7): 636–641. DOI: 10.1002/j.1552-4604.1998.tb04471.x





